13.09.2018
Статья подготовлена по материалам доклада
S. Joseph Sirintrapun и Ana Maria Lopez на конгрессе ASCO 2018.
Телемедицина использует телекоммуникационные технологии как инструмент для оказания медицинской помощи тем слоям населения, у которых ограничен доступ к системе здравоохранения. Телемедицину тестировали в различных клинических условиях, и результаты говорят о том, что ее эффективность как минимум равна таковой при личном посещении врача, при этом отмечается высокий уровень удовлетворенности как пациентов, так и медиков. Развитие технологий улучшило доступность медицинской помощи и снизило затраты на лечение. Телеконсультации могут проходить в режиме реального времени (синхронно), в отложенном (асинхронно) или в смешанном формате. Примерами успешного применения телемедицины в онкологии могут служить удаленное консультирование, развитие приложений, применяемых для онкологии, лечение сопутствующей симптоматики, удаленный контроль пациента, получающего химиотерапию, наблюдение за выжившими пациентами, паллиативное лечение, а также методы по увеличению доступности участия в клинических исследованиях для онкологических пациентов. Критически важным в онкологии является удаленное патоморфологическое исследование. Такое исследование можно проводить как в режиме реального времени, так и в отложенном режиме, исследуя как цитологию, так и гистологию.
С помощью мобильных приложений у пациентов, отпущенных домой, можно контролировать симптомы заболевания, изменения в образе жизни, соблюдение режима приема препаратов. Также телемедицина помогает врачу-онкологу обучаться в интерактивном режиме. Используя телемедицину в онкологии, следует придерживаться тех же профессиональных стандартов, что и в обычной медицине, в том числе вести всю документацию по истории болезни, которая должна быть частью электронной медицинской карты пациента. Для того чтобы иметь хороший контакт с пациентом, гарантировать вовлеченность пациента в процесс лечения и профессионально проводить виртуальный осмотр, необходимо обучиться приемам телемедицины. При должной технической оснащенности единственным ограничением в виртуальном обследовании будет невозможность провести пальпацию. Национальные учебные центры по телемедицине могут обучать заинтересованных врачей, давая им новейшую информацию по вопросам возмещения расходов, эквивалентности услуг и о практическом опыте. Чтобы воспользоваться всеми преимуществами телемедицины в онкологии, важно иметь соответствующее образование, пройти обучение, а также хорошо осознавать ограничения, в частности неравный доступ к цифровым технологиям.
ПРАКТИЧЕСКОЕ ПРИМЕНЕНИЕ
Телемедицина использует возможности телекоммуникационных технологий для того, чтобы обеспечить медицинской помощью те слои населения, у которых ограничен доступ к системе здравоохранения [1]. Изначально технология была разработана для того, чтобы оказывать медицинскую помощь космонавтам на орбите, но вскоре ее стали адаптировать и проводить дальнейшие исследования для использования на Земле, чтобы облегчить доступ населения к медицинской помощи [2]. Со времени разработки демонстрационных проектов в 1970-х годах технология телемедицины развилась, стала более автономной, более удобной в использовании, при этом снизилась стоимость ее использования и улучшилось качество. Телемедицина прошла проверку на прочность в самых разных клинических условиях: от особого проекта STARPAHC (Space Technology Applied to Rural Papago Health Care – программа применения космической техники для обеспечения медицинского обслуживания в сельских районах Папаго) Национального управления по аэронавтике и исследованию космического пространства (NASA) до великого множества малых и больших, самостоятельных, университетских и коммерческих, предоставляемых напрямую потребителю, услуг в области телемедицины, доступных на сегодняшний день в Соединенных Штатах. Большинство исследований демонстрируют, что телемедицина как минимум не уступает медицине в условиях личного контакта пациента с врачом и показывает высокий уровень удовлетворенности пациентов и медицинских специалистов [3,4]. Некоторые исследования продемонстрировали более благоприятный исход лечения по сравнению с лечением при личном контакте пациента и врача [5]. Эти факторы усиливают заинтересованность в том, чтобы улучшить обеспечение медицинской помощью, объединяя телемедицину с традиционным очным способом лечения.
ТЕЛЕМЕДИЦИНА
Определения и история вопроса
Методы
В телемедицине используются различные технологии телекоммуникаций для оказания медицинской помощи. При этом есть два основных метода: синхронный и асинхронный формат. Пациент и консультирующий его специалист могут виртуально общаться синхронно или асинхронно. В первом случае применяется полностью интерактивная видео-технология в режиме реального времени. Во втором случае сохраняется и отправляется или пересылается медицинская информация, например, врачебные выписки, снимки и видеозаписи, которые позже будут изучены и интерпретированы специалистом. Этот последний метод еще называют «накопление-передача». Оказывая услуги в области телемедицины, в том числе в онкологии, можно использовать оба этих подхода, при этом, по необходимости, чередовать их с личными консультациями пациента врачом, либо обходиться без таковых. Физикальный осмотр можно также проводить удаленно, за исключением пальпации, и/или местный врач может проводить этот осмотр и передавать данные телеконсультанту или телеонкологу. С учетом того, какие профессиональные навыки необходимы для телеконсультаций, при обучении группы профессионалов по оказанию услуг в области телемедицины критически важен командный подход. А обучение принципам телемедицины пациентов и информирование их о том, чего можно ожидать от этого метода, сделает более эффективным лечение, ориентированное на нужды пациента, и повысит вовлеченность последнего в лечение [6].
ТЕЛЕОНКОЛОГИЯ
Целесообразность
Прогнозируемый количественный недостаток врачей-онкологов в мире [7], старение населения [8] и документально подтвержденное географическое несоответствие распределения медицинских профессионалов в области онкологии и населения [9] делают необходимым внедрение и дальнейшее развитие услуг в области телеонкологии. Телемедицина в онкологии может применяться для более рационального перераспределения медицинских ресурсов там, где это необходимо. Преимущества телемедицины можно использовать в онкологии, чтобы минимизировать те потери, которые вызывают онкологические заболевания [10].
Примеры эффективных мероприятий в телеонкологии
В телеонкологии были изучены множественные аспекты лечения. На начальном этапе телеонкологию испытывали в формате видео в реальном времени с целью улучшить доступность к онкологическому лечению в сельских областях, где до этого стандартной процедурой было то, что врач-онколог и/или онкологическая бригада приезжает в сельский населенный пункт. Doolittle и коллеги [11-13] из Медицинского центра при Университете Канзаса продемонстрировали как эффективность, так и экономическую целесообразность такого подхода. С тех пор и другие участники процесса подтвердили эффективность данного метода и отметили высокую степень удовлетворенности пациентов и улучшение доступности к клиническим онкологическим услугам [14-16]. При более интенсивном применении телемедицины повышается экономическая эффективность [12,17].
Объединение услуг
Поскольку лечение онкологических пациентов требует многопрофильной команды, телекоммуникационные технологии предоставляют возможность такого межпрофессионального подхода. Сама технология хорошо приспособлена к тому, чтобы объединять услуги. В самом простом варианте большинство телеонкологических сеансов – это сочетание удаленных консультаций в режиме реального времени и в режиме «накопление-передача». Пациент при этом принимает участие в прямых видеоконференциях и отправляет для интерпретации данные лабораторных анализов, лучевой диагностики и патоморфологического исследования в режиме «накопление-передача». На основе данного опыта Lopez et al [18,19] и Weinstein et al [20,21] продемонстрировали эффективность объединения телерадиологии, телепатоморфологии и телеонкологии в лечении рака молочной железы так же, как ранее была показана эффективность телелечения диабета [22], для улучшения доступности качественного лечения при объединении очного лечения (т.е. медицинских услуг, доступных на местах) и телеконсультаций.
Телегенетика в борьбе с раком
Полагаясь на опыт телегенетики в педиатрии, Программа телемедицины Аризоны (Arizona Telemedicine Program) [23] и другие [24] начали предоставлять телегенетические услуги городскому и сельскому населению. Авторитетные литературные источники, рассказывающие о телефонных генетических консультациях, дали прочное обоснование для расширения услуг телемедицины. При таком подходе удобно находить специалистов-генетиков, при этом отмечается высокая удовлетворенность пациентов [25-27].
Последние инновации
Среди услуг в области телеонкологии сейчас исследуются возможности удаленного контроля химиотерапевтического лечения [28,29]. Ограничением является физикальный осмотр, который можно полностью провести виртуально за исключением пальпации. Для проведения качественного виртуального физикального осмотра необходимо обучение. Сотрудничество и коммуникация с лечащим врачом по результатам физикального осмотра могут компенсировать невозможность провести пальпацию виртуально. Некоторые программы полностью полагаются на результаты физикального осмотра, проведенного на месте [30-32]. Для динамического контроля состояния пациента, например, заживления ран, купирования симптомов и паллиативной помощи, могут применяться переносные, стационарные и мобильные технологии (см. ниже раздел «Мобильные приложения для онкологической помощи»).
Клинические онкологические исследования
Возможность принять участие в онкологическом клиническом исследовании у негородских пациентов часто довольно ограничена. Даже если пациенту не нужно далеко ехать для получения онкологического лечения, дополнительные временные требования, диктуемые клиническим исследованием и процедурой отбора, могут служить препятствием к участию в исследовании.33 Используя телемедицину, можно дать возможность пациенту участвовать в исследовании, облегчив процедуры обследования [34], подписания согласия [35], участия [36] и последующего наблюдения [37], в том числе оценку и лечение симптомов [38].
ТЕЛЕПАТОМОРФОЛОГИЯ: ВАЖНЕЙШИЙ АСПЕКТ ОНКОЛОГИЧЕСКОЙ ПОМОЩИ
Превращая патоморфологическое исследование в телепатоморфологическое
Исторически патоморфологическое исследование подразумевало микроскопическое исследование тканей с непосредственным присутствием человека, квалифицированного в микроскопическом исследовании, который с помощью микроскопического оборудования смотрит предметные стекла. Телепатоморфология меняет эту парадигму, позволяя удаленный просмотр микроскопических изображений. Таким образом убирается жесткая физическая привязка квалифицированных гистопатологов к предметным стеклам.
Один из примеров – это использование телепатоморфологии для быстрой оценки на месте (rapid on-site evaluation – ROSE). Метод ROSE с исследованием цитологических препаратов играет важнейшую роль в минимально инвазивных вмешательствах. Постановка точного диагноза часто требует дополнительного иммуногистохимического анализа. Кроме того, цитологические препараты должны содержать количество ткани, достаточное для молекулярного анализа. Необходимость точного диагноза вкупе с требованием достаточного количества ткани для молекулярного исследования лишний раз подтверждает нужность технологии ROSE, которая позволяет получить моментальную обратную связь при оценке качества образцов, забранных при минимально инвазивных вмешательствах.
Как правило, ROSE осуществляет лаборант или врач-патоморфолог, который должен приехать в то место, где происходит процедура. Количество проведенных процедур ROSE ограничено числом имеющихся лаборантов или врачей-патоморфологов, которые могут выехать к месту процедуры. В некоторых местах не хватает лаборантов и врачей-патоморфологов. В тяжелых случаях время процедуры ROSE может увеличиваться до нескольких часов, если место забора биоматериала труднодоступно. Время, затраченное на такую процедуру, – это цена, которая платится за доступность. Лаборант или врач-патоморфолог, которые заняты такой сложной процедурой, не могут проводить все остальные процедуры. Поскольку технология ROSE обеспечивает мгновенный результат, синхронная телецитология (ТЦ) в режиме реального времени отвечает на эти вызовы.
Целесообразность
Мемориальный онкологический центр им. Слоуна-Кеттеринга (MSKCC) разработал две крупных модели синхронных процедур ТЦ в режиме реального времени по технологии ROSE. Первая модель была опробована непосредственно на местах в наших сопутствующих центрах – там, где не хватало лаборантов и врачей-патоморфологов. MSKCC создал многочисленные пункты, где были доступны технологии интервенционной радиологии и эндоскопии. Объем процедур, однако, был недостаточным для того, чтобы оправдать физическое присутствие в центре лаборанта-патоморфолога. В результате решением вопроса стала ТЦ с помощью роботизированных микроскопов [39].
Вторая модель применялась в более центрально расположенных и крупных центрах, где были свои лаборанты и врачи-патоморфологи. Решением вопроса было внедрение ТЦ посредством потоковой видео-микроскопии с высоким разрешением. Такая модель ТЦ обеспечила более эффективное использование профессиональных ресурсов при применении ROSE [40].
Метод
В первой модели синхронной ТЦ в режиме реального времени лаборант-патоморфолог удаленно управляет роботизированным микроскопом, установленном в центре. Команда медиков-лаборантов, интервенционных радиологов и эндоскопистов может приготовить цитологические образцы, окрасить их и вставить в роботизированный микроскоп. А лаборант-патоморфолог может управлять роботизированным микроскопом и сообщать результаты исследования команде медиков, находящихся на месте процедуры.
Во второй модели синхронной ТЦ в режиме реального времени лаборант-патоморфолог ездит в центры проведения процедуры и оттуда управляет технологией потоковой видео-микроскопии с высоким разрешением. Лаборант-патоморфолог и его коллеги непосредственно на месте процедуры готовят цитологические образцы и размещают предметные стекла в роботизированном микроскопе, чтобы исследовать требуемую область. Полученные изображения в свою очередь пересылаются в центр, где находится врач-патоморфолог. Врач-патоморфолог по сути контролирует и координирует команду лаборантов-патоморфологов на местах посредством ТЦ. С использованием ТЦ создается более эффективный рабочий процесс, позволяющий увеличить производительность и шире удовлетворить потребность в проведении процедуры ROSE.
Оценка
В первой модели синхронной ТЦ в режиме реального времени с использованием роботизированных микроскопов результаты ее применения через 22 месяца в 439 случаях показали прекрасную корреляцию – 92,7% (407 из 439) случаев. Повышение адекватности (когда неполноценный образец превращался в полноценный) произошло в 6,6% (29 из 439) случаев. Снижения адекватности (когда полноценный образец превращался в неполноценный) практически не происходило, при самой точной оценке оно наблюдалось в 0,7% (3 из 439) случаев [39].
Во второй модели синхронной ТЦ в режиме реального времени с использованием потоковой видео-микроскопии с высоким разрешением результаты ее применения через 26 месяцев в 12949 случаев показали прекрасную корреляцию – 93,0% (12043 из 12949). Повышение адекватности (когда неполноценный образец превращался в полноценный) произошло в 6,7% (867 из 12949) случаев. Снижения адекватности (когда полноценный образец превращался в неполноценный) практически не происходило, при самой точной оценке оно наблюдалось в 0,3% (39) случаев [41].
Обе модели ТЦ демонстрируют, что снижение адекватности (когда полноценный образец превращался в неполноценный) происходит в минимальном количестве случаев. Снижение адекватности является клиническим критерием, поскольку в случае, если при подготовке образца неадекватный образец будет расценен как адекватный, это приведет к тому, что процедуру забора биоматериала прекратят, не получив адекватного образца из места патологии. Снижение адекватности приводит либо к задержке в постановке диагноза, либо к необходимости повторной процедуры.
Перспективы дальнейшего развития
Технология ROSE – это успешный пример применения синхронной телепатоморфологии. Сейчас готовится внедрение крупномасштабной асинхронной программы телепатоморфологии с целью получить второе мнение посредством цифровых технологий исследования стекол. Структуры здравоохранения, называемые патоморфологической консультационной площадкой, смогут загружать оцифрованные изображения предметных стекол, чтобы получить второе мнение для постановки диагноза. Быстрота и доступность такой технологии разрушает существующий шаблон работы патоморфологической службы, поскольку отпадет необходимость физической транспортировки и доставки предметных стекол и данных пациента. Международные организации, вероятно, больше всего выиграют от такой возможности. При этом экономится время, т.к. не требуется долгой доставки, а также не возникает законодательных и бюрократических препон, когда некоторые страны не разрешают отправлять предметные стекла за пределы своей страны. Подобная технология расширяет возможности для всех, кто хочет получить второе мнение по результатам патоморфологического исследования.
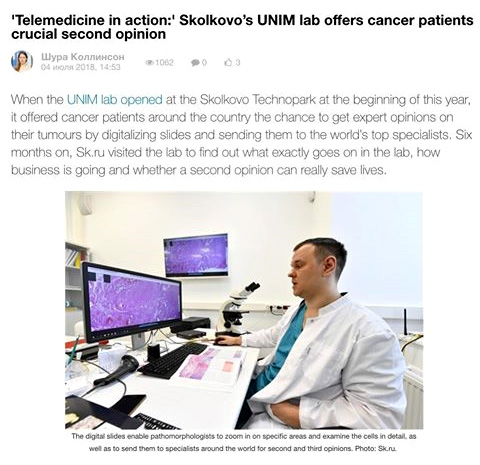
В России одним из основоположников телемедицины в патоморфологии и онкологии является компания UNIM, успешно реализующая принцип «виртуального микроскопа» на базе собственного программного обеспечения с дистанционным привлечением известных российских и иностранных экспертов.
МОБИЛЬНЫЕ ПРИЛОЖЕНИЯ В ОНКОЛОГИИ
Приложение «Мобильное здоровье» (Mobile health, или mHealth) – это стремительно развивающийся важнейший онкологический инструмент, использующийся в диапазоне от профилактики [42] до паллиативной помощи [43]. Признавая желание онкологических пациентов улучшить свое самочувствие и сократить время пребывания в амбулаторных и стационарных медицинских учреждениях, mHealth стремится помочь пациентам чувствовать себя лучше и в тоже время находиться ближе к дому и жить нормальной жизнью. Переносные, стационарные и мобильные технологии можно использовать для домашнего контроля состояния здоровья, например, для динамического контроля заживления раны, купирования симптомов и паллиативной помощи.
Портативные устройства могут обеспечивать периодический или постоянный контроль основных показателей жизнедеятельности. Температуру можно постоянно или периодически измерять посредством кожных датчиков, что позволяет своевременно заподозрить развитие лихорадки на фоне фебрильной нейтропении. Данные периодического измерения массы тела могут напрямую отправляться клинической команде.
Технология mHealth, как правило, привязанная к приложениям на смартфоне, позволяет писать и отправлять сообщения, что дает возможность пациенту быть вовлеченным в процесс, получать поддержку и советы [44,45]. Были разработаны мобильные приложения, помогающие изменить образ жизни, физическую активность и соблюдать режим лечения. Эти вспомогательные технологии могут также быть направлены на отдельные популяции, например, на пожилых людей [46]. Мобильные приложения обеспечивают врача инструментом, помогающим в лечении пациента. Разработки варьируются от приложений iPad для групповой терапии молодых людей [47] с онкологическими заболеваниями до использования цифрового изображения на смартфоне для оценки состояния шейки матки после обнаружения патологии при скрининговом обследовании [48].
ОСНОВНЫЕ ПРИНЦИПЫ ТЕЛЕОНКОЛОГИИ. СТРАТЕГИЯ И РЕАЛИЗАЦИЯ
Когда нужна телеонкология
Если ваше учреждение оказывает помощь пациентам из отдаленных населенных пунктов и требуются дальние поездки, можно попробовать виртуальное решение вопроса. Экономия времени на дорогу помогает снизить уровень стресса у врача и при этом повысить его клиническую продуктивность и благополучие. Нужно учитывать такие факторы, как расстояние между медицинским учреждением специалиста и местом консультации, частота поездок, экономия времени на поездки медицинской команды и пациента/его семьи, требуемые услуги и ваша способность удовлетворить эту потребность. Несмотря на то, что начальные затраты могут быть высоки, помните, что чем чаще используется эта технология, тем ниже стоимость одного сеанса [49].
Практическое применение
Практика телеонкологии должна придерживаться тех же профессиональных стандартов, которые применимы в обычной медицинской практике, в том числе ведение медицинской документации, которая является частью электронной медицинской карты пациента. С усовершенствованием технологии, ее удешевлением и оптимизацией стоимости использование наилучшей доступной вам технологии позволит вашей медицинской практике быть на переднем крае технологического развития. По мере внедрения телеонкологии в клиническую практику пересмотрите также и свою текущую практику личных контактов с пациентами. Внедрение аналогичных процессов поможет вам, минимизирует ошибки и улучшит качество помощи пациентам.
Обучение
Поскольку лишь немногие практикующие врачи знакомы с технологией телемедицины, обучение является важнейшим фактором. Телеконсультация – это не просто общение с пациентом в приложении FaceTime. Обучение технологии телемедицины необходимо для улучшения взаимопонимания, максимальной вовлеченности и для проведения качественного виртуального обследования. При наличии подходящих приложений единственным ограничением в виртуальном осмотре остается пальпация.
Возмещение стоимости
Правила возмещения стоимости затрат на телемедицину не являются одинаковыми в различных странах и даже внутри одной страны. Компенсация стоимости по-прежнему остается препятствием к расширению ее использования в клинической практике. Фактор возмещения стоимости может быть как ограничением, так и стимулом к применению технологии, в зависимости от того, в каком штате вы находитесь. Важно узнать и изучить правила, действующие в вашем штате.
Например, система Medicare в США в своем решении относительно возмещения учитывает то, где находится пациент (то есть откуда идет запрос о телеконсультации). У пациентов, находящихся в районе, где есть недостаток медицинских профессионалов, больше шансов, что система Medicare покроет стоимость их телеконсультаций. Недостаток медицинских профессионалов может наблюдаться в больницах с неограниченным доступом, сельских клиниках и центрах здравоохранения федерального уровня. При том, что телеконсультант выставляет счет за консультацию, центр, делающий запрос о телеконсультации, может выставлять счет за использование их базы. Последнее может потребовать присутствия медицинского профессионала в центре, запрашивающем телеконсультацию. Требования системы Medicaid в каждом штате могут различаться. Ознакомьтесь с требованиями в вашем штате относительно перечня услуг, стоимость которых возмещается, специалистов, стоимость услуг которых покрывается, и о документах, которые могут быть необходимы для отчета. Всегда проверяйте условия страховки конкретного пациента. Даже если некоторые компании, особенно крупные, покрывают стоимость услуг телемедицины, страховка пациента может их не покрывать.
Большинство услуг телемедицины для их возмещения требуют специальных кодов. Важно удостовериться, что при выставлении счета за медицинские услуги был использован правильный код или преобразователь кода. В некоторых штатах специалисты – не врачи также могут предоставлять услуги, которые покроются страховкой. Если медицинский специалист решает не пользоваться возмещением по страховке, а выставить счет напрямую пациенту, может понадобиться, чтобы пациент подписал отказ от претензий.
Телеобразование
Помимо прочего, телемедицина способна поддерживать онкологов в сельских областях, обеспечивая им доступ к телеобразованию, поддерживая дух товарищества и оказывая помощь. Использование технологии для дистанционного образования хорошо налажено. Аналогично использованию в клинической практике удаленное обучение может быть организовано в синхронном, асинхронном или смешанном режиме. Для поддержания духа сотрудничества наиболее эффективным может быть синхронный или смешанный способ. Смешанный формат образовательных программ может включать просмотр записанных сеансов, после которого следует интерактивная сессия вопросов и ответов. Образовательная поддержка нужна не только в сельских или отдаленных регионах. С постоянно меняющейся структурой оказания медицинской помощи телеобразование может играть важнейшую роль в организации и поддержке рабочих онкологических коллективов как в городских, так и в сельских условиях, а также в мультидисциплинарном формате (например, онкология, поведенческая терапия и первичная медицинская помощь) в партнерстве с межпрофессиональными коллективами (например, врачи, медсестры, генетические консультанты, фармакологи и другие).
Мультидисциплинарные и межпрофессиональные онкологические советы
Советы как на тему конкретных онкологических заболеваний, так и на тему молекулярной онкологии организуются с целью собрать вместе медицинских специалистов, чтобы рассмотреть, обсудить и подготовить план лечения пациента. Хотя обычно такие мероприятия происходят на местах, использование технологий позволяет объединять на расстоянии специалистов в различных дисциплинах. Например, патоморфология и/или радиология могут «подкрепляться» телепатоморфологией и телерадиологией соответственно. Некоторые онкологические советы рассматривают возможность привлекать к обсуждению пациента и его родных.
ПЕРСПЕКТИВЫ ДАЛЬНЕЙШЕГО РАЗВИТИЯ
Технология обладает огромным потенциалом оптимизации медицинской помощи. В онкологии определенные услуги могут объединяться и сочетать очный и виртуальный формат. Медицинские специалисты могут виртуально сотрудничать на благо пациента, гарантируя не только мультидисциплинарный, но и межпрофессиональный подход к лечению. Телекоммуникационные технологии позволяют пациентам больше находиться дома, поскольку основное лечение выносится за пределы больниц и амбулаторных учреждений. Как и другие виды телемедицины, телеонкология обычно оказывается такой же эффективной, как и очная медицина, при этом уменьшая финансовые затраты и демонстрируя высокий уровень удовлетворенности пациентов.
Однако есть и препятствия для более широкого распространения телемедицины, в числе которых высокая стоимость технологий, неоднозначные правила оплаты и компенсации стоимости услуг, риски нарушения конфиденциальности данных и регулирование требований к лицензии на данные услуги на уровне штата. Несмотря на то, что смартфоны, интернет и мобильные телефоны доступны практически повсюду как в Соединенных Штатах, так и в мире, если мы хотим оказывать качественную медицинскую помощь всем нашим пациентам, нам нужно учитывать неравные возможности доступа к цифровым технологиям [50]. Неравенство возможностей доступа к цифровым технологиям ограничивает использование инновационных технологий и возможность изучать и понимать влияние этих инноваций в определенных популяциях, как правило, самых уязвимых [51].
Перевод медицинской документации в цифровой формат дает надежду на более эффективный обмен медицинской информацией и, как результат, предоставление правильного лечения в нужный момент для всех пациентов. Примером виртуального объединения электронной медицинской документации и диагностических инструментов могут служить портативные камеры, оборудованные надежным программным обеспечением для оценки изменений кожных покровов и высыпаний на фоне химиотерапии и лучевой терапии, а также интерактивные инструменты на основе компьютерных технологий, позволяющие в реальном времени оценить симптомы, возникающие на фоне противоопухолевого лечения. Эти диагностические инструменты можно использовать наряду с соответствующими образовательными медицинскими материалами для пациентов, когда это необходимо. И, наконец, при должном уровне развития технологии в какой-то момент образовательная информация, поступающая к пациенту, сможет автоматически приспосабливаться к уровню грамотности конкретного пациента на основе технологии распознавания речи.
Возможность электронного обмена анонимизированной медицинской информацией может обеспечить беспрецедентный доступ к данным в масштабе популяции. Решение о том, какие данные являются важными, какие отличия являются существенными, в конце концов могут приниматься с помощью искусственного интеллекта, имеющего доступ к электронной медицинской документации, на основании чего будет определяться тактика ведения пациента [52].
Возможности анализа больших данных вскоре могут начать играть видную роль в различных аспектах здравоохранения. С ростом наших возможностей анализировать данные и делать прогнозы будет все больше применяться и проверяться в режиме реального времени персонализированный подход к лечению.
Технологии – это инструмент, позволяющий разгрузить врача и дать ему возможность уделять больше внимания ведению пациента. Мы сможем наблюдать улучшенную координацию медицинской онкологической помощи в сочетании со снижением финансовых и временных затрат, ранней диагностикой, повышением доступности лечения и медицинского просвещения и внедрением индивидуализированного лечения. Для достижения успеха необходимо сосредоточить внимание на развитии обучения и образования, на оптимизации возмещения стоимости услуг, а также уделять пристальное внимание имеющимся препятствиям, таким как неравномерность доступа к цифровым технологиям.
Литература: