НЕЗРЕЛЫЕ ТЕРАТОМЫ ЯИЧНИКОВ
(клинико-морфологические особенности, лечение)
И.Ю. Давыдова, В.В. Кузнецов, А.И. Карселадзе, О.В. Губина
ФГБУ «НМИЦ онкологии им. Н.Н. Блохина» Минздрава России, Москва
Одной из самых серьезных проблем современной онкогинекологии являются опухоли яичников. Первое место по частоте занимают эпителиальные новообразования.
Целый ряд редких опухолей яичников так и не знаком широкой аудитории онкогинекологов. К их числу относятся незрелые тератомы яичников (НТЯ), которые составляют 1% всех новообразований женской гонады и стоят на 3-ем месте по частоте среди герминогенных опухолей яичников после дисгерминомы и опухоли эндодермального синуса.
По определению классификации ВОЗ незрелыми называются тератомы, содержащие эмбриональные ткани наряду с дефинитивными, зрелыми тканевыми структурами. Чаще всего определяются ткани нервной системы на разных стадиях эмбриональной дифференцировки, хотя могут выявляться элементы типа эмбрионального хряща и другие незрелые ткани.
В гистологической классификации ВОЗ незрелые тератомы относятся к герминогенным опухолям яичников и входят в группу тератом.
Невзирая на отсутствие структур, имеющих формальные морфологические признаки злокачественности, незрелые тератомы обладают способностью к экстраорганной диссеминации и даже метастазированию. При этом и диссеминаты, и метастазы могут торпидно существовать годами, не вызывая значительных функциональных нарушений. В тех редких случаях, когда есть возможность сравнения микроскопической структуры первичной опухоли и диссеминатов или метастазов, выявляются убедительные признаки созревания опухолевых клеток во вторичных очагах по сравнению с первичной опухолью. В то же время внезапное прогрессирование процесса с летальным исходом структурно может быть связано с появлением анаплазированных элементов на фоне созревшей опухолевой ткани.
Подобное разнообразие клинического течения заболевания, естественно, сказывается на тактике лечения больных с незрелыми тератомами яичников.
До сих пор ведутся дискуссии о том, нужна ли химиотерапия, если морфологические признаки злокачественности не определяются? Чем предопределена клиническая стабилизация процесса в тех случаях, когда химиотерапия, по существу, не имеет клеточной мишени для воздействия
Следует подчеркнуть, что незрелые тератомы - это опухоли, поражающие молодой контингент больных, и это с особой остротой ставит вопросы сохранения детородной функции и дальнейшей социально-генетической реабилитации этих больных.
Целью настоящего исследования были:
Для достижения поставленной цели были определены следующие задачи:
Материалом для нашего исследования послужили данные о 79 больных, получавших лечение с 1966 по 2000 гг.
Для проверки гипотезы о возможности созревания злокачественных герминогенных опухолей через стадию незрелых тератом в работу была включена группа больных, в опухолевой ткани которых на фоне преобладания участков незрелой тератомы выявлялись фокусы злокачественных герминогенных новообразований.
В работе Гохта показано наличие определенной группы макрофагов, вырабатывающих фактор, способствующий росту глии. С целью уточнения роли этих макрофагов в незрелых тератомах яичников у части больных нами было проведено иммуногистохимическое исследование материала для выявления CD-68 положительных макрофагов в опухолевой ткани и динамики их количества в процессе прогрессии заболевания.
Стадия заболевания определялась на основании классификации Международной федерации акушеров и гинекологов.
Гистологическая градация незрелых тератом яичника по степеням зрелости производилась по методу Norris, которая учитывает нарастание незрелого нейрогенного эпителия.
Большинство больных находились в возрастном интервале от 15 до 25 лет. При статистической обработке материала доказано отсутствие статистически значимой разницы в выживаемости в зависимости от возраста.
У 81,1% больных была I стадия заболевания; II стадию заболевания мы не наблюдали; у 18,9% пациенток была III стадия заболевания.
По степеням зрелости больные распределялись следующим образом: I и II степени зрелости опухоли были у 81% больных, III степень - у 19 % пациенток.
Патогномоничных клинических проявлений при НТЯ не выявлено.
Основными жалобами, сопровождающими данное заболевание, являются боль в животе как острого, так и тупого характера, увеличение живота. Реже больные предъявляли жалобы на повышение температуры тела, нарушение менструальной функции.
Инструментальные методы исследования, УЗИ, внутривенная урография, рентгеновская компьютерная томография позволяли предположить тератоидный характер новообразования, однако тип тератомы (зрелая или незрелая) данные методы не определили ни в одном наблюдении.
Следует особо отметить, что ?-фетопротеин, считающийся для клинициста патогномоничным для злокачественных герминогенных опухолей, был повышенным у 73,3% больных незрелыми тератомами яичников. Высокий уровень хорионического гонадотропина, безусловно, свидетельствует о наличии хориокарциномы.
Макроскопически незрелая тератома представляет собой кистозное или кистозно-солидное образование преимущественно больших размеров.
Несмотря на то, что инвазия первичной опухоли в соседние органы и ткани для незрелой тератомы не характерна, у 28% больных во время операции определялась адгезия новообразования к органам, в большинстве случаев - большому сальнику, кишке.
Как правило, адгезия опухоли к окружающим органам и тканям была следствием микроперфорации капсулы новообразования или сопровождала распространенный опухолевый процесс. У каждой четвертой больной отмечен перекрут ножки опухоли.
Микроскопически незрелая тератома содержит, как правило, структуры и зрелой тератомы, на фоне которых происходит размножение клеток незрелой нейрогенной природы или незрелого хряща.
НТЯ характеризуются специфическими формами диссеминации и рецидивирования. Диссеминаты или рецидивы могут быть представлены как производными одной тканевой направленности, так и элементами всех зародышевых листков.
К первой группе относятся больные с глиоматозом брюшины. Мы наблюдали 7 больных с этим редким видом диссеминации. Глиоматоз брюшины является специфической формой диссеминации незрелой тератомы. Обнаруженные диссеминаты по брюшине и в большом сальнике представляли собой разрастания нейроглиальной ткани. У 2 больных обнаружены микрометастазы в большом сальнике, визуально и пальпаторно не определяемые.
Имплантаты нейроглии растут под мезотелиальным покровом, однако никогда не прорастают в органы брюшной полости. Глиоматоз брюшины не зависит от степени дифференцировки первичной опухоли.
Течение глиоматоза относительно доброкачественное. Так, ни в одном наблюдении мы не видели сдавления органов с нарушением их функции. При рецидиве заболевания также возможен глиоматоз брюшины.
Бывает и другой тип диссеминации, когда рецидивная опухоль представлена производными всех тканевых элементов, которые были в первичном очаге.
Рецидив заболевания в нашем исследовании наблюдался в 41% наблюдений, у большинства больных - в течение 10 мес. после операции. У 1 пациентки несколько рецидивов развилось в сроке от 4 мес. до 5 лет.
Рецидивные опухоли или диссеминаты могут или совпадать по степени зрелости с первичной опухолью или отличаться как в сторону понижения, так и в сторону повышения степени дифференцировки.
Приведем примеры. Больной 21 года по поводу незрелой тератомы яичника была выполнена односторонняя аднексэктомия. Гистологически определялась незрелая нейроглиальная ткань, представленная коммитированными клетками. Через 2 мес. отмечено прогрессирование заболевания. Рецидивная опухоль была удалена. Гистологическое заключение: более зрелая нейроглиальная ткань. Больная жива 15 лет.
В другом наблюдении у больной 18 лет первичная опухоль была представлена незрелой тератомой. Микроскопически опухоль была представлена сравнительно зрелой глиальной тканью. Через 1,5 мес. Отмечено прогрессирование болезни. Рецидивная опухоль в малом тазу и брюшной полости удалена. Микроскопически отмечено снижение дифференцировки опухоли до скоплений коммитированных клеток. Больная умерла через 8 мес. от прогрессирования заболевания.
Третье наблюдение демонстрирует развитие злокачественной герминогенной опухоли (опухоли эндодермального синуса) в незрелой тератоме. Больной 19 лет по поводу незрелой тератомы была выполнена аднексэктомия. Через 3 мес. зафиксировано прогрессирование болезни, в связи с чем произведена надвлагалищная ампутация матки с придатками, удаление опухолевых узлов. Гистологическое заключение: более зрелая нейроглия. В послеоперационном периоде проведена химиотерапия, на фоне которой отмечен рост опухоли. Рецидивная опухоль была удалена. При исследовании микропрепаратов обнаружена злокачественная герминогенная опухоль - опухоль эндодермального синуса. Больная умерла через 1 год от прогрессирования болезни.
Механизм созревания рецидивов в определенной мере прояснило изучение динамики числа специфических макрофагов, дающих положительную CD-68 реакцию, которое показало, что в незрелой нервной ткани CD-68 положительные макрофаги определяются как единичные. В участках зрелой глии CD-68 положительные макрофаги обычно формируют гнездные скопления, порой занимающие все поле зрения как в первичной опухоли, так и в рецидивной. И всегда число CD-68 положительных макрофагов однозначно повышается по мере созревания нейрогенных элементов в сторону нейроглии.
Незрелая тератома метастазирует, по данным наших исследований, в 18,5% случаев в печень, легкие, кости. Течение метастатического процесса может быть различным: от агрессивного до торпидного, как, например, в следующем клиническом наблюдении. Больной 15 лет выполнена экстирпация матки с придатками по поводу незрелой тератомы яичника III стадии. Через 6 мес. после комплексного лечения возникли множественные метастазы в легких с обеих сторон до 8 см в диаметре, метастазы в печень. При трансбронхиальной биопсии обнаружена идентичность метастатической опухоли и первичного новообразования. Больная была выписана с рекомендацией проведения симптоматического лечения. Через 15 лет динамики со стороны метастазов в легких и печени не наблюдалось. Больная живет 21 год, хотя признаки дыхательной недостаточности сохраняются.
Несмотря на возможность относительно доброкачественного течения НТЯ при наличии метастазов, 5-летняя выживаемость таких больных была существенно ниже и составила 38,8 % в сравнении с 80% в группе пациенток, у которых метастазирования не наблюдалось.
Прогрессирование незрелой тератомы может быть обусловлено присутствием в опухоли саркоматозного компонента и плоскоклеточного рака, несмотря на общепринятое мнение, что плоскоклеточный рак может развиваться в дермоидной кисте. Дальнейшее прогрессирование будет обусловлено соматическим компонентом опухоли.
Вторая группа смешанных опухолей была включена в исследование с целью проверки гипотезы о возможности трансформации злокачественных герминогенных опухолей в более зрелые структуры. До сегодняшнего дня большинство авторов считает зрелые и незрелые тератомы результатом созревания гоноцитов, дающих начало и злокачественным герминогенным опухолям. Следовательно, логически можно предположить, что наличие соматических структур одновременно с герминогенными означает склонность опухоли к повышению дифференцировки и созреванию. Если это так, то гипотетически злокачественные герминогенные опухоли, сочетающиеся с незрелой и даже зрелой тератомой, должны протекать более благоприятно, чем в чистом виде. Однако прогностически эта группа ничем не отличалась от течения злокачественных герминогенных новообразований без присутствия незрелой тератомы.
Уровень α-фетопротеина у больных со смешанными незрелыми тератомами был на порядок выше. Максимальный уровень α-фетопротеина при "чистых" НТЯ был равен 2000 нг/мл, при смешанных НТЯ - 125000 нг/мл.
Частота рецидивов и метастазов при смешанных НТЯ выше по сравнению с "чистыми" НТЯ. Смешанные НТЯ в 53% наблюдений метастазировали в забрюшинные лимфоузлы, печень, легкие.
Отдельно следует остановиться на лечении незрелых тератом яичников. Большинству больных проведено комбинированное лечение, включающее операцию и химиотерапию. Односторонняя аднексэктомия выполнена подавляющему большинству пациенток. Мы должны подчеркнуть, что трактовка результатов проведенной химиотерапии затруднена, поскольку больные лечились в разное время, получали самые разнообразные схемы химиотерапии. Тем не менее, предварительные результаты анализа этих данных говорят о следующем.
Традиционные схемы химиотерапии с применением препаратов платины, блеомицина, этопозида, винбластина существенно влияют на выживаемость (рис. 1).
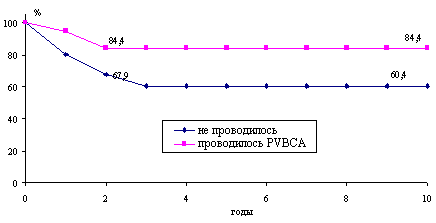
Рис. 1. Выживаемость больных с "чистой" незрелой тератомой яичников в зависимости от режима химиотерапии.
Выживаемость в группе смешанных опухолей была значительно хуже. У больных незрелой тератомой яичников в чистом виде выживаемость соответствовала 73,4%±8,5%, тогда как в группе больных незрелой тератомой в сочетании со злокачественными герминогенными и негерминогенными опухолями яичников - 24,2%±5,7%.
Выживаемость больных при рецидивах чистых незрелых тератом яичников существенно улучшается при комбинированном лечении, по сравнению с одной химиотерапией. Так, при применении комбинированного метода лечения 3-летняя выживаемость больных НТЯ с рецидивом заболевания составила 50%, тогда как при проведении только химиотерапии - 13,3%. Выявлено статистически значимое влияние размера остаточной опухоли на выживаемость (рис. 2).
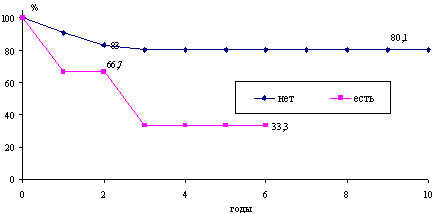
Рис. 2. Выживаемость больных с чистой тератомой в зависимости от наличия остаточной опухоли.
Таким образом, наше исследование демонстрирует возможность изменения дифференцировки опухолевой ткани незрелых тератом яичников в разных направлениях: от созревания до анаплазии в течение определенного периода времени. Доказано возникновение в незрелой тератоме не только герминогенных злокачественных опухолей, но и новообразований иного гистогенеза (саркома, рак). Критически переосмыслена гипотеза о созревании злокачественных герминогенных опухолей через стадию незрелых тератом. Установлено, что прогноз указанной группы больных (незрелые тератомы яичников в сочетании с герминогенными и негерминогенными опухолями, так называемые "смешанные" тератомы яичников) мало чем отличается от прогноза у пациенток с герминогенными опухолями яичников без компонента незрелой тератомы. Обоснована целесообразность применения химиотерапии даже в тех случаях, когда прогрессирование процесса идет при морфологически дифференцированных структурах.