ЛЕЧЕНИЕ ДИССЕМИНИРОВАННЫХ ГЕРМИНОГЕННЫХ ОПУХОЛЕЙ У МУЖЧИН
Тюляндин С.А.
ФГБУ «НМИЦ онкологии им. Н.Н. Блохина» Минздрава России, Москва
Герминогенные опухоли (ГО) представляют собой гетерогенную по гистологическому строению и месту возникновения группу опухолей, объединенную общим происхождением. Все они, несмотря на свое разнообразие, произошли из клеток-предшественников герминогенного эпителия, выстилающих канальцы яичка. Факторами, способствующими образованию ГО яичка, являются крипторхизм, дисгенезия гонад, синдром Кляйнфельтера, наличие в семье случаев заболевания ГО яичка у ближайших родственников. Еще одним фактором, способствующим развитию ГО яичка, является гормональный фон, в частности, продолжительный прием эстрогенов матерью в период беременности, что повышает риск развития рака яичка у сыновей. Крипторхизм, дисгенезия гонад, синдром Кляйнфельтера клинически сочетаются с атрофией гонад и нарушением сперматогенеза. У 75% больных ГО яичка в момент постановки диагноза определяется олиго- или аспермия. Атрофия гонад компенсаторно стимулирует продукцию и выброс гипофизом гонадотропина, что является мощным пролиферативным сигналом для клеток герминогенного эпителия. Длительная стимуляция пролиферации, возможно, является важным условием формирования ГО яичка.
Факторы инициации, равно как и механизм трансформации клеток герминогенного эпителия в опухолевые, остаются неизвестными. Это могут быть изменения генетической информации ДНК в результате воздействия карциногена, вируса или мутации, что делает активированную герминогенную клетку независимой от внешних факторов роста и регуляции. Одним из последних открытий в биологии ГО является обнаружение специфичного для этого заболевания хромосомного маркера. Практически у всех больных ГО в клетках опухоли определяется добавочная хромосома (изохромосома), представляющая собой короткую ветвь хромосомы 12 (12р). Проведенный анализ показал, что одним из генов, расположенных в изохромосоме и, возможно, участвующих в канцерогенезе ГО, является ген CCND2, отвечающий за продукцию циклина D2 - мощного стимулятора клеточной пролиферации. Циклин D2, наряду с другими циклинами, регулирует процесс фосфорилирования белка ретинобластомы (pRb), который является важнейшим фактором контроля сверочной точки G1 S клеточного цикла. Усиленная продукция циклина D2 приводит к усиленной фосфориляции pRb и утрате последним способности препятствовать вхождению клетки в процесс клеточного деления. Таким образом, происходит потеря контроля над пролиферативной активностью клетки герминогенного эпителия.
Появлению ГО яичка предшествует стадия carcinoma in situ, которая обнаруживается у 80% больных семиномой и у 100% больных несеминомными опухолями яичка. Клетки carcinoma in situ затем способны претерпевать изменения с образованием семиномы или эмбрионального рака. Клетки эмбрионального рака, в свою очередь, дают начало тератокарциноме - мультипотентной опухоли, родоначальнице как высоко злокачественных опухолей, таких как хориокарцинома и опухоль желточного мешка, так и опухоли с высокой степенью дифференцировки - тератоме. Для удобства клиницистами принято разделять ГО на семиному и несеминомы, что обусловлено различиями в течении, прогнозе и тактике лечения.
Семинома составляет около 50% всех герминогенных опухолей. Она характеризуется индолентным течением, появлением в более позднем возрасте (пик заболеваемости приходится на 35 лет), чувствительностью к лучевой терапии и большей чувствительностью к химиотерапии. 70-75% пациентов семиномой на момент диагностики не имеют отдаленных метастазов. У диссеминированных больных наблюдается, как правило, лимфогенное метастазирование в забрюшинные лимфоузлы, реже - в лимфоузлы средостения и надключичные лимфоузлы. Лишь у 10% пациентов имеются висцеральные метастазы.
В отличие от семиномы, к несеминомным ГО относится группа разнородных гистологических подтипов опухолей, начиная от низкодифференцированных и агрессивных форм, таких как хорионкарцинома, эмбриональный рак, опухоль желточного мешка и заканчивая тератомой в различных вариантах ее дифференцировки - от незрелой до зрелой формы, являющейся доброкачественной. Зачастую одновременно имеется сочетание нескольких вариантов ГО в первичной опухоли.
ГО характеризуются быстрым ростом и очень агрессивным течением. Лишь около 30% больных могут быть излечены с помощью хирургических методов лечения (орхфуникулэктомия ± профилактическая забрюшинная лимфаденэктомия). У подавляющего большинства пациентов в момент обнаружения опухоли в яичке либо уже имеются видимые метастазы в лимфоузлы забрюшинного пространства, средостения или во внутренние органы, как правило, в легкие, либо они проявят себя вскоре после выполнения орхофуникулэктомии. Поэтому проведение системной химиотерапии при лечении этого заболевания диктуется биологическими свойствами самой опухоли.
Еще в 60-х гг. подавляющее большинство заболевших ГО погибало от прогрессирования заболевания. В настоящее время благодаря развитию химиотерапии удается излечивать более 80% больных даже при наличии отдаленных метастазов. Высокая чувствительность герминогенных опухолей к современным противоопухолевым препаратам выделяет эту форму злокачественных новообразований из многочисленного ряда солидных опухолей, и предоставляет онкологам уникальное поле деятельности по разработке новых более эффективных лечебных подходов к лечению этой патологии.
Другой уникальностью ГО является их способность продуцировать онкофетальные белки, такие как ?-фетопротеин (АФП) и хорионический гонадотропин (ХГ), обнаруживаемые у 80% больных несеминомой. Повышенный уровень АФП при семиноме говорит о наличии нераспознанного несеминомного компонента в опухоли. Определение маркеров, кроме диагностического, имеет важное прогностическое значение, а также позволяет оценивать в динамике состояние болезни и эффективность проводимой терапии.
Чаще всего ГО образуются в яичке, однако около 6-10% больных имеют внегонадное происхождение заболевания. В последнем случае ГО может локализоваться в средостении, забрюшинных лимфоузлах, головном мозге без видимых проявлений заболевания в гонадах.
В лечении больных ГО яичка мы придерживаемся следующей тактики. На первом этапе с диагностической и лечебной целью выполняется орхофуникулэктомия, и определяется прогноз больного в соответствие с классификацией IGCCCG (табл. 1). При наличии признаков диссеминации процесса сразу после операции начинается индукционная комбинированная химиотерапия. Обязательным является мониторинг АФП, ХГ и ЛДГ перед каждым курсом химиотерапии. У больных с хорошим прогнозом проводятся 4 курса комбинацией EP. Другой альтернативой для этой группы больных является проведение 3 курсов химиотерапии комбинацией ВЕР. Пациенты из групп промежуточного и плохого прогноза получают комбинацию ВЕР. Обычно проводятся 4 курса химиотерапии с интервалом 3 недели, считая от первого дня лечения. У больных с исходным повышением маркеров (АФП, ХГ, ЛДГ) необходимо стремиться к их нормализации, после которой должны быть проведены 2 консолидирующих курса химиотерапии, поэтому у отдельных больных объем лечения может быть расширен до 6 циклов (если нормализация маркеров наступила только на 4 курсе). При достижении полного эффекта пациенты остаются под динамическим наблюдением. Если по окончании индукционной химиотерапии у больного с несеминомной опухолью сохраняются остаточные образования ?1 см, то производится их хирургическое удаление (забрюшинная лимфаденэктомия, удаление лимфоузлов средостения, резекции легких и печени).
Таблица 1.
Классификация International Germ Cell Collaborative Group (IGCCCG).
| Несеминомные опухоли | Семинома |
|---|---|
| Хороший прогноз (56% пациентов, 5-летняя общая выживаемость - 92%) |
|
|
|
| Промежуточный прогноз (28% пациентов, 5-летняя общая выживаемость - 80%) |
|
|
|
| Плохой прогноз (16% пациентов, 5-летняя общая выживаемость - 48%) |
|
|
|
*ВГН - верхняя граница нормы
В случае роста опухолевых маркеров или замедления их снижения начинают химиотерапию второй линии (комбинации VeIP, TGP). При лечении больных несеминомой следует помнить о возможности синдрома "зрелой тератомы", когда на фоне снижения маркеров в процессе химиотерапии мы иногда видим увеличение размеров опухолевых очагов, часто с образованием кист. Это свидетельствует о созревании опухоли, а не о прогрессировании заболевания. Пациенты с семиномой даже при наличии остаточных масс дальнейшему лечению не подвергаются, так как в большинстве случаев эти массы представлены некрозом, и при наблюдении происходит их полная резорбция. Химио- или лучевая терапия возобновляются только при прогрессировании заболевания. Следует обратить самое серьезное внимание на строгое соблюдение интервалов между курсами химиотерапии, который не должен превышать 3 недели с момента начала предыдущего курса. При лечении больных ГО лейкопения и нейтропения не могут служить абсолютным противопоказанием к проведению очередного курса или снижению доз противоопухолевых препаратов!
Ниже приведены основные применяемые нами режимы химиотерапии:
Комбинация ЕР: цисплатин 20 мг/м2 1-5 дни + этопозид 100 мг/м2 1-5 дни каждые 3 недели;
Комбинация ВЕР: цисплатин 20 мг/м2 1-5 дни + этопозид 100 мг/м2 1-5 дни + блеомицин 30 мг 1, 3, 5 дни каждые 3 недели;
Комбинация VeIP: цисплатин 20 мг/м2 1-5 дни + винбластин 0,11 мг/кг 1,2 дни + ифосфамид 1200 мг/м2 с урометоксаном 400 мг/м2 в/в 3 раза в день 1-5 дни каждые 3 недели.
Комбинация TGP: паклитаксел 135 мг/м2 1 день + гемцитабин 1000 мг/м2 1, 8 дни + цисплатин 80 мг/м2 1 день каждые 3 недели.
За период с февраля 1987 по апрель 2001 гг. в отделении клинической фармакологии и химиотерапии ФГБУ «НМИЦ онкологии им. Н.Н. Блохина» Минздрава России с помощью современных схем химиотерапии пролечены 118 больных семиномой и 482 больных несеминомными герминогенными опухолями, ранее не получавших платино-содержащей химиотерапии (табл. 2).
Таблица 2.
Характеристика больных распространенными герминогенными опухолями, получавших химиотерапию первой линии в отделении клинической фармакологии и химиотерапии в 1987-2001 гг.
| Семинома | Несеминома | |
|---|---|---|
| Число больных | 118 | 482 |
| Медиана возраста, лет (ранг) | 35 (20-62) | 28 (14-64) |
| Локализация первичной опухоли | ||
| Яичко | 110 | 446 |
| Забрюшинное пространство | 2 (1,8%) | 17 (3,5%) |
| Средостение | 6 (5,5%) | 19 (3,9%) |
| Метастазы | ||
| Забрюшинные лимфоузлы | 112 (94,9%) | 358 (74,3%) |
| Лимфоузлы средостения | 8 (6,8%) | 49 (10,2%) |
| Надключичные лимфоузлы | 3 (2,5%) | 43 (8,9%) |
| Легкие | 4 (3,4%) | 205 (42,5%) |
| Нелегочные висцеральные (печень, кости, головной мозг) | 6 (5,5%) | 55 (11,4%) |
| IGCCCG прогноз | ||
| Хороший | 112 (94,9%) | 186 (38,6%) |
| Умеренный | 6 (5,1%) | 169 (35,1%) |
| Плохой | - | 125 (25,5%) |
| Неизвестен | - | 2 |
Как видно из представленной таблицы, у большинства больных (около 93%) имелась тестикулярная локализация первичной опухоли. Больные семиномой были в среднем на 7 лет старше своих "коллег" из группы несемином. Обращает на себя внимание тот факт, что подавляющее число больных семиномой (94,9%), в отличие от несемином (38,5%), принадлежат к группе хорошего прогноза, что является отражением более благоприятного течения этого заболевания. Этот же факт подтверждает и меньшая частота поражения висцеральных органов при семиноме (8,9%) в сравнении с несеминомой (53,9%). Медиана срока наблюдения за выжившими больными несеминомой составила 39 (8-168) мес., а за выжившими больными семиномой - 38 (10-124 мес.).
Данные по выживаемости больных ГО в зависимости от локализации первичной опухоли представлены в табл. 3.
Таблица 3.
Выживаемость больных ГО в зависимости от гистологического строения, локализации первичной опухоли и прогноза.
| Число больных | 4-летняя общая выжива- емость |
P | |
|---|---|---|---|
| Гистологический вариант: семинома несеминома |
118 472 |
92% 71% |
|
| Несеминомные ГО (локализация опухоли): - яичко - забрюшинное пространство - средостение |
446 17 19 |
73% 73% 33% |
0,0002 |
| Семинома (локализация опухоли): - яичко/забрюшинное пространство - средостение |
110/2 6 |
91% 100% |
0,47 |
| Несеминома (прогностические группы): - хорошая - промежуточная - плохая |
185 (39%) 170 (35%) 125 (26%) |
88% 71% 45% |
<0,0001 |
| Семинома (прогностические группы): - хорошая - промежуточная |
112 (39%) 6 (35%) |
93% 80% |
0,227 |
Была выявлена достоверно лучшая выживаемость больных семиномой в сравнении с несеминомой, показатели 4-летней выживаемости для которых составили 92% и 71%, соответственно (р<0,0001). Как известно, тестикулярная локализация первичной ГО наблюдается у подавляющего большинства больных (около 94%); приблизительно по 3% пациентов имеют первичную опухоль забрюшинного пространства или средостения. Внегонадные несеминомные опухоли средостения отличаются значительно худшим течением заболевания, тогда как внегонадные ГО забрюшинного пространства имеют такой же прогноз, как и тестикулярные опухоли. Плохой прогноз при первичных ГО средостения обусловлен, прежде всего, многими биологическими особенностями, частыми сопутствующими генетическими нарушениями и, как следствие, меньшей чувствительностью к химиотерапии. Для семиномы характерны хорошие результаты терапии независимо от локализации первичной опухоли.
Оценка прогноза у каждого больного ГО перед началом химиотерапии является крайне важным для правильного выбора программы лечения. С 1997 г. в своей ежедневной работе мы используем прогностическую модель IGCCCG, в которой прогноз пациента определяется, главным образом, на основании уровней опухолевых маркеров (АФП, ХГ и ЛДГ). Предложенная IGCCCG классификация отличается простотой применения и четко разделяет больных с хорошим и плохим прогнозами. Достигнутые нами отдаленные результаты в лечении ГО, в целом, соответствуют аналогичным показателям, полученным в ведущих клиниках Европы и Северной Америки, где 5-летняя выживаемость в группах хорошего, умеренного и плохого прогнозов составляет 92%, 80% и 48 % соответственно.
Успехи в терапии ГО в нашем отделении представлены на рис. 1, из которого видно, что за 20-летний период нам удалось практически вдвое повысить выживаемость больных.
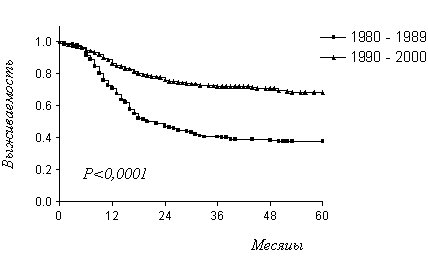
Рис. 1.Общая выживаемость больных ГО, получавших лечение в отделении клинической фармакологии и химиотерапии за последние 20 лет.
Как уже упоминалось выше, одним из условий успешного лечения больных диссеминированными несеминомными опухолями является хирургическое удаление оставшихся проявлений болезни в случае неполного эффекта индукционной химиотерапии. Трудно себе представить, что в результате проведения 4 курсов химиотерапии произойдет полное исчезновение всех проявлений болезни, если до начала лечения масса опухоли составляла килограммы. Но и дальнейшее продолжение химиотерапии бесперспективно, так как 4 курса столь интенсивного лечения, каким является комбинация ВЕР, достаточны, чтобы убить все чувствительные к химиотерапии опухолевые клетки. Оставшиеся опухолевые клетки представляют собой клон, устойчивый к цитостатикам, и продолжение химиотерапии скорее приведет к возникновению осложнений, чем к нарастанию противоопухолевого эффекта, тем более что в половине случаев остаточная опухоль представляет собой фиброзно-некротические массы или зрелую тератому, при которых продолжение химиотерапии вообще не имеет смысла. Оптимальным выходом из этого положения является хирургическое удаление оставшихся после индукционной химиотерапии опухолевых масс. Морфологическое исследование удаленных образований позволяет правильно определить дальнейшую тактику лечения оперированных больных. В случае радикального удаления жизнеспособной опухоли больным показано проведение 2 курсов химиотерапии дополнительно. В таких случаях мы обычно назначаем альтернативный режим VAB-6, "оставляя" ифосфамид на случай рецидива. При нерадикальном удалении жизнеспособной опухоли показано проведение 4-6 курсов химиотерапии второй линии по программе VeIP или TGP. При радикальном удалении нежизнеспособной опухоли дополнительного лечения не требуется, и больной остается под динамическим наблюдением.
Хирургическое лечение по поводу оставшихся после химиотерапии метастазов было проведено 277 из 482 больных несеминомными опухолями. Забрюшинная лимфаденэктомия (ЗЛЭ) после индукционной химиотерапии произведена у 199 больных. Операции различных объемов на легких отдельно или в сочетании с операциями на других органах выполнены у 78 больных. При гистологическом исследовании удаленных опухолевых образований обнаружено, что у 120 (43%) пациентов они представляют фиброзно-некротические массы, у 68 - (25%) зрелую тератому, а у 89 - (32%) жизнеспособную опухоль. Радикально оперированные больные имеют достоверно лучшую продолжительность жизни по сравнению с больными, оперированными нерадикально, а также в объеме эксплоративного вмешательства. Так 5-летняя выживаемость больных после радикальной ЗЛЭ составила 81%, после нерадикальной операции - 45%, после пробной лапаротомии - 30%. Поэтому необходимо стремиться радикально удалить опухоль, так как это значительно улучшает прогноз больных. При нерадикальной операции прогноз значительно хуже, однако 45% больных после нерадикальной ЗЛЭ живут 5 и более лет. Полученные данные, с нашей точки зрения, оправдывают целесообразность выполнения даже нерадикальных резекций забрюшинных лимфоузлов.
Важнейшим элементом лечебной тактики при ГО является постоянное наблюдение, которое включает в себя определение маркеров АФП и ХГ, выполнение рентгенографии грудной клетки и УЗИ забрюшинного пространства каждые 4-6 недель в течение первого года, каждые 2 месяца в течение второго года, ежеквартально - на третьем году и далее каждые полгода до 5 лет. Такое наблюдение показано больным с опухолями яичка после выполнения орхофуникулэктомии, а также больным с диссеминированным процессом, достигшим полной или частичной регрессии на фоне химиотерапии и операции. Интенсивный мониторинг особенно в первый год объясняется тем, что около 80% рецидивов заболевания реализуется именно за этот период. Такой подход позволяет выявить прогрессирование процесса на ранних стадиях, что улучшает результаты последующего лечения.
Заключение. Прогресс в лечении диссеминированных герминогенных опухолей очевиден и впечатляющ. Еще недавно больные с этим диагнозом считались обреченными. Сейчас мы говорим о потенциальной возможности излечения каждого больного, независимо от наличия диссеминации процесса. Эти достижения обусловлены не только развитием химиотерапии, но и более интенсивной хирургией, возросшими диагностическими возможностями, рациональной тактикой лечения больных в зависимости от прогностических факторов.
Результаты лечения больных герминогенными опухолями используются ВОЗ для оценки эффективности функционирования онкологической службы в том или ином государстве. Опухоли яичка характеризуются потенциально высоким уровнем излечения, требуют для достижения успешного результата хорошего развития и эффективного взаимодействия каждой из дисциплин (диагностика, химиотерапия, хирургия), участвующих в диагностике заболевания и лечения больного. Наружная локализация опухоли яичка делает высокоэффективной санитарно-просветительную работу среди мальчиков и юношей по самовыявлению и раннему обращению к врачу в случае обнаружения образования в яичке. Необходимость длительного наблюдения за больными после выполнения орхофуникулэктомии или после лечения по поводу диссеминации процесса требует доступности различных диагностических исследований и консультаций соответствующих специалистов. А все вместе это может служить индикатором развитости и эффективности функционирования всей системы онкологической помощи. Вспомним, что в лучшем случае 50% больных герминогенными опухолями в России живут 5 и более лет, в то время как в большинстве развитых стран мира этот показатель составляет более 95%. Эти цифры убедительно и наглядно характеризуют состояние онкологической службы в России.
Список литературы:
Тюляндин С.А. Тактика лечения больных герминогенными опухолями яичка. Клиническая онкология, 1999, №1, c. 21-24.
Материалы конференции "Герминогенные опухоли яичка: биология, клиника, диагностика, лечение", 2-3 марта 2000 года, Москва, изд-во "Диалог-МГУ", Москва 165 с.
Chaganti R.S.K., Houldsworth J. Genetics and biology of adult human male germ cell tumors. Cancer Research 2000, 60: 1475-82.
International Germ Cell Cancer Collaborative Group: International germ cell consensus classification: a prognostic factor-based staging system for metastatic germ cell cancers. J. Clin. Oncol. 1997, 15: 594-603.
Wit R., Roberts J.T., Wilkinson P.M. et al. Equivalence of three or four cycles of bleomycin, etoposide, and cisplatin chemotherapy and of a 3- or 5-day schedule in good-prognosis germ cell cancer: A randomized study of the EORTC genitourinary tract cancer cooperative group and the Medical Research Council. J. Clin. Oncol. 2001, 19: 1629-1640.
Fizazi K., Tjulandin S., Salvioni R. et al. Viable malignant cells after primary chemotherapy for disseminated nonseminomatous germ cell tumors: prognostic factors and role of post surgery chemotherapy-results from an International study group. J. Clin. Oncol 2001, 19:2647-2655.