МАСТЭКТОМИЯ С СОХРАНЕНИЕМ КОЖИ С ОДНОМОМЕНТНОЙ РЕКОНСТРУКЦИЕЙ МОЛОЧНОЙ ЖЕЛЕЗЫ
Малыгин С.Е., Малыгин Е.Н., Сидоров С.В., Кондрашов В.В.
ФГБУ «НМИЦ онкологии им. Н.Н. Блохина» Минздрава России, Москва
Рак молочной железы в настоящее время является наиболее часто встречающимся злокачественным новообразованием среди женщин, с ежегодно увеличивающимися показателями заболеваемости [1]. Несмотря на большую популярность органосохраняющего лечения, его применение ограничено ранними стадиями рака молочной железы с опухолью не более 3 см, отсутствием клинически позитивных подмышечных лимфоузлов, размером молочной железы, локализацией опухоли и рядом других причин [2]. Также имеет место увеличение числа местных рецидивов и нередко неудовлетворительные эстетические результаты [3]. Также частота применения органосохраняющего лечения зависит от качества диагностики ранних стадий заболевания в конкретном медицинском учреждении. Поэтому основным типом радикального вмешательства при раке молочной железы по-прежнему является модифицированная радикальная мастэктомия в модификации Маддена и большое количество больных, перенесших это оперативное мешательство, испытывают значительные психологические трудности, связанные с потерей молочной железы [4].
Одним из основных методов реабилитации этой категории больных, особенно молодого возраста, является реконструкция молочной железы. В прошлом, хирурги часто пытались отсрочить реконструкцию так, чтобы результаты реконструкции сравнивались с "пустой" грудной стенкой после мастэктомии. Многие женщины считают это свидетельством недостаточных усилий в процессе психологической реабилитации после удаления молочной железы [5, 6]. В сравнительном исследовании 83 женщин, которым была выполнена реконструктивная операция и 50 больных без реконструкции, 83% первой группы отметили, что реконструкция была выжным моментом в восстановлении от травмы, связанной с диагнозом рака молочной железы [7]. В рандомизированном исследовании среди 64 женщин с операбельным раком молочной железы, которым была предложена одномоментная или отсроченная реконструкция (12 месяцев после мастэктомии), в группе с одномоментной реконструкцией имели более позитивное отношение к своему телу через 3 месяца, чем в группе с отсроченной пластикой [8]. Часто женщины не хотят выполнять отсроченную пластику по причине того, что не хотят снова становиться пациентами и заново переживать эмоциональную травму, ассоциированную с изначальным диагнозом рака молочной железы.
Другой аспект, долго бытовавший среди врачей - это мнение, что одномоментная реконструкция может помешать обнаружению местных рецидивов. Двухлетний период ожидания был часто оправдан тем, что рецидивирование проявляется чаще всего в этом временном промежутке. Тем не менее, частота выявления местных рецидивов при одномоментной реконструкции такая же, как и после мастэктомии без реконструкции [9, 10].
Slavin et al. сообщает о среднем проценте локорегиональных рецидивов - 11,7% при среднем периоде наблюдения 5,4 года в серии 120 пациентов, которым была выполнена реконструкция с использованием собственных тканей при II и III стадиях рака молочной железы. При этом в основном рецидивы наблюдались у больных с III Б стадией [11].
Таким образом, выполнение реконструкции одномоментно с радикальным вмешательством не влияет на прогноз и течение заболевания, при этом преимущества ее в реабилитации больных после мастэктомии очевидны.
Современные методики реконструкции молочной железы после радикальной мастэктомии, будь это использование силиконовых имплантатов или перемещение кожно-мышечных лоскутов, сталкиваются со сложной задачей формирования заново формы и объема молочной железы. Несмотря на значительный прогресс в области реконструктивно-пластической хирургии, связанного с разработкой большого количества методик, эта проблема, а также проблема заметных рубцов после реконструкции создают необходимость в дальнейшем совершенствовании подходов к реконструкции молочной железы после мастэктомии.
Эволюция хирургических подходов от радикальной мастэктомии Холстеда до органосохраняющих операций, позволила более широко взглянуть на проблему хирургического лечения и обратить внимание на оперативные вмешательства, которые применялись, в основном, при доброкачественных заболеваниях молочной железы или в качестве профилактической процедуры. При этом основной целью, безусловно, было улучшение качества жизни больных раком молочной железы путем оптимизации результатов реконструктивно-пластических вмешательств.
Вопрос сохранения кожи молочной железы с целью улучшения результатов реконструкции остается нерешенным с начала XX века. Варианты операций, при которых выполнялось удаление ткани молочной железы с сохранением кожи и сосково-ареолярного комплекса с целью предупреждения развития рака в противоположной железе и одномоментной реконструкцией, начали разрабатываться с 1917 года, когда Bartlett выполнил первую подкожную мастэктомию с одномоментным замещением удаленной ткани молочной железы свободной жировой тканью [12]. Rice и Strickler в 1951 году публикуют свои данные о результатах подкожной мастэктомии по поводу доброкачественных заболеваний [13]. Также этой проблемой активно занимаются Freeman [14, 15], который использует эндопротезы для реконструкции молочной железы, Pennisi и Capozzi [16-18] и Woods [19]. Все эти хирурги выполняют однотипную операцию, при которой мобилизуются относительно толстые кожные лоскуты, а также оставляется диск ткани молочной железы под сосково-ареолярным комплексом для улучшения его кровоснабжения. Общее название этой операции - подкожная мастэктомия.
Другая школа хирургов, представленная Thorek [20], Maliniac [21], Bader [22] и Horton [23], пропагандировала использование иной техники, при которой выделялись тонкие лоскуты, как при радикальной мастэктомии, и обязательно удалялась вся ткань под сосково-ареолярным комплексом, несмотря на риск некроза. Этот вид операции называется полная железистая мастэктомия.
Обе эти техники были разработаны для выполнения превентивных операций при высоком риске развития рака молочной железы и чаще всего сопровождались реконструкцией с использованием, как собственных тканей, так и силиконовых эндопротезов.
Эффективность подкожной мастэктомии в удалении ткани молочной железы была поставлена под сомнение Goldman и Goldwyn в 1973 году, когда, после выполненной по стандартной технике подкожной мастэктомии, остаточная ткань была найдена в 83% [24]. Другое исследование, проведенное в 1991 г. Barton et al.[25], в котором сравнивалось количество ткани, оставляемое после модифицированной радикальной мастэктомии и полной железистой мастэктомии путем большого количества интрооперационных биопсий, результатом имело 5% позитивных биопсий при обеих типах операций, при среднем количестве оставляемой ткани молочной железы 0,2% от первоначального объема. Вывод, который был сделан, заключался в том, что полная железистая мастэктомия является эффективной процедурой для удаления ткани молочной железы в сравнении с модифицированной радикальной мастэктомией.
Сохранение ареолы и иссечение соска по методике "nipple-coring" [26], по мнению авторов не представляет опасности так, как, по их мнению, протоки располагаются только в соске. Однако специальное исследование, проведенное в 1993 году Schnitt et al. [27], где исследовалось наличие протоков в ареолярной зоне в постмастэктомических препаратах, показало, что эпителий протоков располагается практически на всей поверхности ареолы, включая ее периферические отделы. Таким образом, для снижения риска развития рака в этой области необходимо также полностью удалять сосково-ареолярный комплекс с последующей его реконструкцией.
Принимая во внимание эти данные, в начале 90-х гг. появились первые публикации, опубликованные несколькими хирургами, которые касались изменений традиционных разрезов при модифицированной радикальной мастэктомии с целью улучшения результатов одномоментной реконструкции молочной железы. В частности, первая работа по этой теме была опубликована в журнале "Plastic & Reconstructive Surgery" в 1990 г. Toth et al. в разделе "Идеи и инновации" [28]. В этой работе был представлен случай одномоментной реконструкции обеих молочных желез по поводу слизистого рака правой молочной железы у пациентки с риском развития рака в другой молочной железе. В связи с тем, что у пациентки молочные железы были большого размера в сочетании с выраженным птозом, была выполнена модифицированная радикальная мастэктомия с разрезами по типу редукционной пластики и профилактическая мастэктомия слева с одномоментной реконструкцией билатеральным полностью деэпителизированным поперечным ректо-абдоминальным (TРAM) лоскутом c хорошим эстетическим результатом. Через год, та же группа хирургов публикует отчет о 17 пациентках, которым была выполнена одномоментная реконструкция c применением подобной методики, которую автор назвал "Wise pattern" с использованием различных методик реконструкции. В этой работе впервые прозвучал термин "мастэктомия с сохранением кожи", а также были озвучены принципы выполнения подобных оперативных вмешательств. Эти принципы включали: 1) удаление всей ткани молочной железы 2) удаление сосково-ареолярного комплекса 3) удаление кожи в проекции предоперационной биопсии 4) возможность выполнить подмышечную лимфаденэктомию из того же доступа.
Начиная с этого сообщения, в течение 7 лет публиковалось большое количество работ, посвященных вопросам безопасности сохранения кожи во время радикальной мастэктомии, в частности оценка вероятности развития местных рецидивов, а также решение технических вопросов реконструкции в этих условиях [29-33]. Общим выводом этих работ было значительное преимущество полученных результатов, в сравнении со стандартными методиками.
В 1997 году стали появляться работы, посвященные онкологической оценке данного подхода в реконструктивно-пластической хирургии молочной железы. Так Carlson в 1997 году опубликовал материалы исследования [34], где сравнивал частоту развития местных рецидивов и послеоперационных осложнений в группах больных, которым были выполнены стандартная радикальная мастэктомия (188 операций, средний период наблюдения 48,2 мес) и мастэктомия с сохранением кожи (327, средний период наблюдения 37,5 мес) с одномоментной реконструкцией молочной железы с 1989 по 1994 гг. Местные рецидивы инвазивного рака в группе стандарных мастэктомий составили 9,5 %, а в группе мастэктомии с сохранением кожи - 4,8%. У 45% пациентов в первой группе не потребовались вмешательства на противоположной молочной железе, в то время как во второй группе у 65% пациентов была достигнута удовлетворительная симметрия после первой операции. Также сравнивался процент некроза кожных лоскутов после мастэктомии. В первой группе он составил 11,2%, а в группе мастэктомии с сохранением кожи 10,7% , т.е. существенно не отличался. К сожалению, авторы не объясняют, с чем может быть связано снижение числа рецидивов почти вдвое в группе, где теоретический риск развития рецидива должен быть выше.
Hidalgo в 1998 г. публикует результаты операций за 4 года со средним периодом наблюдения 27 мес, где не отмечает ни одного местного рецидива и также не отмечает увеличения числа осложнений после реконструкции [35]. При этом подчеркивается значительное улучшение эстетических результатов. При этом автор предлагает выполнять подмышечную лимфодиссекцию из отдельного доступа.
Исследователи из Центра MD Anderson в 1998 году публикуют 5-летние результаты лечения больных инвазивным раком I-II стадии с одномоментной реконструкцией, также разделив пациентов на две группы по типу выполненной мастэктомии с одномоментной реконструкцией - с сохранением кожи (104 пациентки) и без (27 пациенток) [36]. Процент местных рецидивов составил соответственно - 6,7% и 7,4%, системное прогрессирование болезни 12,5% против 25,9% в группе стандартной мастэктомии, показатели безрецидивной и общей выживаемости в первой группе составили 88,5% и 80,8%, а во второй 74,1 % и 55,6%. Безусловно, в данной ситуации можно думать об отсутствии беспристрастности хирургов, выбиравших методы для лечения тех или иных больных, когда больным с более худшим прогнозом выполнялись стандартные оперативные вмешательства.
Тем не менее, не существует ни одной работы, которая хотя бы косвенно подтверждала ухудшение результатов безрецидивной и общей выживаемости больных, которым выполнена мастэктомия с сохранением кожи с одномоментной реконструкцией молочной железы.
В этом аспекте также заслуживает интереса работа Newman [37], посвященная местным рецидивам после операций подобного типа. У 372 больных раком молочной железы T1, T2, на период с 1986 до 1993 гг., рецидивы были отмечены у 23 больных (6,2%) со средним периодом появления 25 мес и в 96% случаев был представлен пальпируемыми образованиями в коже молочной железы. У 14 пациентов рецидив был подвергнут хирургическому иссечению в комбинации с системной терапией. Резекция реконструированной железы была выполнена у трех больных. Полный местный контроль был достигнут у 74% больных. У девяти (39%) развились отдаленные метастазы. При среднем сроке наблюдения 26 мес 14 из 23 пациентов (61%) живы без признаков болезни, 7 (30%) умерли.
Авторы делают заключение о том, что процент развития местных рецидивов не отличается от данных рецидивирования после стандарной мастэктомии, однако эти данные заставляют думать о влиянии местных рецидивов на общую выживаемость у данной категории больных. В связи с этим подход к лечению рецидивов должен быть таким же, как и при рецидивах после модифицированной радикальной мастэктомии.
В свете этой информации следующим этапом дискуссии, по-видимому, должен встать вопрос о целесообразности проведения адъювантной лучевой терапии у этой категории больных с учетом снижения эстетической ценности предлагаемой методики.
Еще одна интересная работа на эту тему была издана в 1998 г. Slavin с коллегами [38]. Кроме обсуждения технических особенностей выполнения мастэктомии с сохранением кожи и одномоментной реконструкцией лоскутом на широчайшей мышце спины с эндопротезированием, авторами также было проведено исследование наличия эпителия внедольковых протоков в границе резекции кожи молочной железы на расстоянии 5 мм от ареолы. Ни в одном случае из 144 биопсий у 32 пациентов не было обнаружены клетки эпителия протоков. Процент местных рецидивов составил 2 % со средним периодом наблюдения 45 мес.
В ФГБУ «НМИЦ онкологии им. Н.Н. Блохина» Минздрава России в хирургическом отделении восстановительного лечения мастэктомия с сохранением кожи выполняется с 1995 года. В настоящее время объединены данные этого отделения, III онкологическом отделения городской клинической больницы №1 г. Новосибирска, и отделения общей онкологии областной клинической больницы г. Тулы. Всего к февралю 2000 года выполнено 58 операций, из них 23 с использованием силиконовых экспандеров, у 35 реконструкция выполнена TРAM- лоскутом на мышечной ножке.
При этом были использованы различные варианты разрезов на молочной железе в зависимости от локализации опухоли, ее размеров и размеров и формы молочной железы (Рисунок 1).
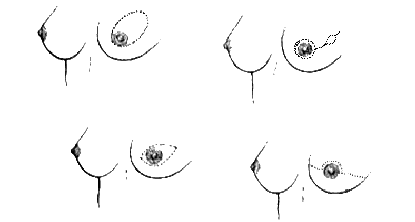
Рисунок 1. Наиболее часто применяемые разрезы на молочной железе при мастэктомии с сохранением кожи.
Мастэктомия с сохранением кожи с одномоментной реконструкцией выполнялась больным раком молочной железы T 1-2N 0-1M 0, причем больные с IIA и IIБ стадиями представляли большинство. Реконструкция также выполнялась ограниченному количеству больных с III стадией рака молочной железы, у которых неоадъювантная химиотерапия сопровождалась значительным клиническим эффектом. Для достоверности полученных данных из исследования были исключены больные III стадией, а также больные, у которых период наблюдения составлял менее 6 месяцев. Период наблюдения варьировал от 7 до 52 месяцев и составил в среднем 25,8 месяцев. Практически все больные получали комбинированное и комплексное лечение, большинству была проведена антрациклин-содержащая неоадъювантная полихимиотерапия (Таблица 1).
Таблица 1.
Характеристика клинических наблюдений
| КОЛИЧЕСТВО БОЛЬНЫХ | 49 |
| СТАДИИ РМЖ | T 1-2N 0-1M 0 |
| ТОЛЬКО ХИРУРГИЧЕСКОЕ ЛЕЧЕНИЕ | 2 |
| ХИРУРГИЧЕСКОЕ + ПХТ | 19 |
| Л/Т+ХИРУРГИЧЕСКОЕ+ПХТ | 8 |
| НЕОАДЪЮВАНТНАЯ ПХТ(ИЗ НИХ У 2-Х + Л/Т) | 20 |
| СРЕДНИЙ ПЕРИОД НАБЛЮДЕНИЯ | 25,8 мес |
| СРОКИ НАБЛЮДЕНИЯ | 7 - 52 мес |
| МЕСТНЫЙ РЕЦИДИВ | 1 (2%) |
| РАК В ДРУГОЙ ЖЕЛЕЗЕ | 1(2%) |
| ОТДАЛЕННЫЕ МЕТАСТАЗЫ | 7 (14,2%) |
| УМЕРЛО ПАЦИЕНТОК | 1(2%) |
Медиана общей выживаемости за время наблюдения в этой группе не была достигнута. За все время наблюдения умерла от болезни одна пациентка. Двухлетняя актуриальная безрецидивная выживаемость составила 86,8% с учетом того, что единственный местный рецидив был выявлен при обследовании пациентки с метастазами в позвоночник. (Рисунок 2).
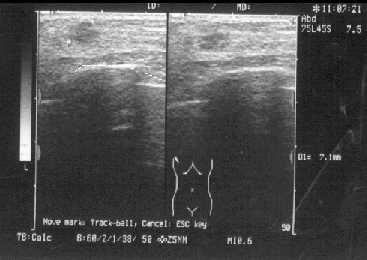
Рисунок 2. Ультразвуковая картина рецидива рака молочной железы в зоне реконструкции (пунктирной линией отмечена граница эндопротеза).
Осложнения мы сочли необходимым разбить на две группы по методам реконструкции. Так, в группе реконструкции с использованием силиконовых экспандеров общее количество осложнений было значительным и составило 34,7% и был в основном преставлен серомой в области реконструкции с последующим ее инфицированием. При этом осложнения, повлекшие за собой удаление экспандера, составили 21,7%. Такой высокий процент осложнений мы связываем с недостаточным дренированием кожно-мышечного кармана экспандера, когда площадь раневой поверхности увеличивается, а также асептически неблагоприятные условия операционной и раннего послеоперационного периода. Процент общих осложнений при реконструкции с использованием TРAM - лоскута, которые приводили к ухудшению эстетических результатов, составил 14,2%, включая такие поздние осложнения, как пролабация передней брюшной стенки. Эти показатели, безусловно, показывают преимущество использования ТРАМ-лоскута у пациентов после мастэктомии с сохранением кожи, так как имплантат из собственных тканей имеет значительное преимущество над синтетическим в условиях повышенного риска недостаточного кровоснабжения сохраненной кожи молочной железы. При этом необходимо учитывать последствия осложнений, когда при реконструкции силиконовыми экспандерами, большинство осложнений были фатальными для результатов реконструкции, т.е. экспандер пришлось удалить, когда как незначительные серомы или кожные некрозы при реконструкции ТРАМ-лоскутом не оказывали существенного влияния на эстетические результаты реконструктивного вмешательства.
В большинстве случаев мы получили значительное улучшение эстетических результатов в сравнении с модифицированной радикальной мастэктомией с одномоментной реконструкцией молочной железы.
Основные преимущества предлагаемых подходов к реконструкции молочной железы заключались в том, что при сохранении кожи молочной железы, и в первую очередь в области субмаммарной складки, сохранялись естественные границы молочной железы, что в значительной степени облегчало моделирование реконструированной железы (Рисунок 3) При использовании TRAM - лоскута мы в нескольких случаях выполняли одномоментную реконструкцию соска, тем самым, избавляя пациентку от необходимости повторного реконструктивного вмешательства, внутрикожная татуировка ареолы выполнялась амбулаторно (Рисунок 4).
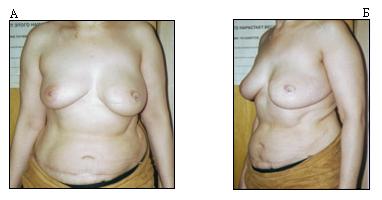
Рисунок 3 А,Б - Вид пациентки после мастэктомии с сохранением кожи, реконструкции ТРАМ лоскутом и реконструкции соска и ареолы
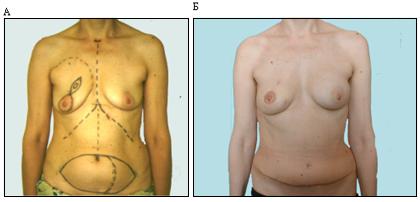
Рисунок 4. Больная 49 лет. Рак правой молочной железы T 2N 0M 0.
(А) Предоперационная разметка
(Б) Вид после мастэктомии с сохранением кожи и реконструкцией молочной железы ТРАМ -лоскутом, реконструкции и татуировки сосково-ареолярного комплекса и эндопротезирования левой молочной железы
Значительно снизилась необходимость в операциях на контралатеральной молочной железе, в связи с достижением адекватной симметрии после первого этапа реконструкции (Рисунок 5)
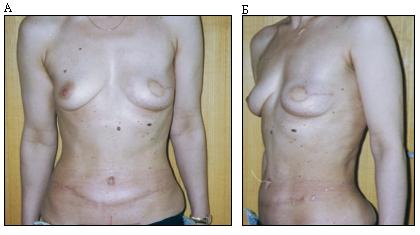
Рисунок 5 А,Б - Вид пациентки после мастэктомии с сохранением кожи и реконструкции ТРАМ лоскутом
Высокую эстетическую ценность приобретает отсутствие грубых рубцов в области декольте, а также контраста между кожей грудной стенки и кожи лоскута, которые неизбежно сопровождают реконструкцию после модифицированной радикальной мастэктомии (Рисунок 6).
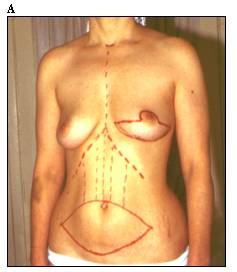
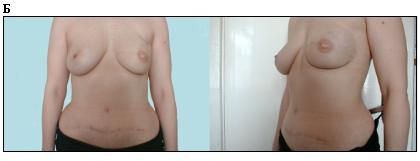
Рисунок 6. Больная 42 лет. Рак левой молочной железы T 1N 0M 0. (А) Предоперационная разметкой (Б) Вид после мастэктомии с сохранением кожи и одномоментной реконструкции ТРАМ лоскутом, реконструкции соска и ареолы и татуировки ареолы.
Была решена проблема заметных рубцов на передней брюшной стенке после предыдущих оперативных вмешательств. При использовании TРAM лоскута после радикальной мастэктомии, эти рубцы перемещались в зону реконструкции и в значительной степени снижали эстетическую ценность реконструктивной операции. При сохранении кожных лоскутов молочной железы всегда существовала возможность закрыть ими рубцы (Рисунок 7).
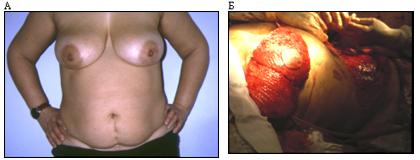
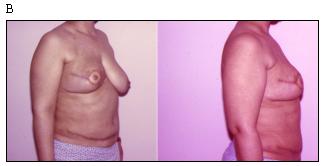
Рисунок 7. Больная 43 года. Рак правой молочной железы T 2N 1M 0. Состояние после 4-х курсов полихимиотерапии. В анамнезе нижнесрединная лапаротомия по поводу оперативного родоразрешения.
(А) Вид перед операцией
(Б) Деэпителизация лоскута с поперечным рубцом.
(В) Вид после мастэктомии с сохранением кожи с реконструкцией молочной железы ТРАМ-лоскутом и одномоментной реконструкцией соска.
В случае использования тканевых экспандеров, особенно анатомической формы, также удавалось улучшить форму реконструированной молочной железы за счет сохраненной субмаммарной складки (Рисунок 8), хотя высокий процент осложнений говорит о необходимости совершенствования хирургической техники и подходов к послеоперационному ведению этой группы пациентов.
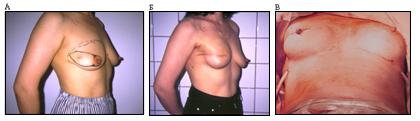
Рисунок 8. Больная 39 лет. Рак правой молочной железы T 2N 1M 0. Состояние после 4-х курсов полихимиотерапии.
(А) Предоперационная разметка.
(Б) Вид после мастэктомии с сохранением кожи и имплантации тканевого экспандера
(В) Вид на операционном столе после замены экспандера на эндопротез, реконструкции соска и эндопротезирования левой молочной железы
С учетом этих данных, безусловно, следует признать перспективность хирургических вмешательств подобного типа при раннем раке молочной железы в условиях, когда органосохраняющее лечение не может быть проведено по онкологическим показаниям или в связи с неудовлетворительными эстетическими результатами, а радикальная мастэктомия, несмотря на надежность, создает большое количество дополнительных проблем.
Появление возможности выполнения реконструктивных операций с такими результатами не только способствует популяризации реконструкции молочной железы среди хирургов и пациентов, но и создает необходимость совершенствования хирургической техники и овладения методами реконструктивно-пластической хирургии хирургами-онкологами.
Конечно, предстоит еще оценка отдаленных результатов, однако предварительные данные убедительно доказывают правомочность подобных подходов к проблеме реабилитации больных раком молочной железы.
СПИСОК ЛИТЕРАТУРЫ
1. Трапезников Н.Н., Аксель Е.М., Бармина Н.М. Состояние онкологической помощи населению СНГ в 1996 г. М. 1996 с. 19-24).
2. Kubli F., Fournier D.v. Breast diseases. 1989 Heidelberg:Springer-Verlag 209-217.
3. Hayward C.Z. Breast conservation. J Clin Oncol 1990 6: 763-772.
4. Stevens L, McGrath M, Druss R, Kister S, Gump F and Forde K, The psychological impact of immediate breast reconstruction. Plastic and Reconstructive Surgery 1984;73:619-626.
5. Noone RB, Frazier TG, Hayward CZ, et al: Patient acceptance of immediate reconstruction following mastectomy. Plast Reconstr Surg 69:632-638, 1982.
6. Wellisch DK, Schain WS, Noone BR, et al: Psychosocial correlates of immediate versus delayed reconstruction of the breast. Plast Reconstr Surg 76:713-718, 1984.
7. Rowland JH, Holland JC, Chaglassian T, et al: Psychological response to breast reconstruction: Expectations for and impact on postmastectomy functioning. Psychosomatics 34:241-250, 1993.
8. Dean C, Chetty U, Forrest A, Effects of immediate breast reconstruction on psychosocial morbidity after mastectomy. The Lancet 1983;459:462.
9. Kroll SS, Ames F, Singletary SE, et al: The oncologic risks of skin preservation at mastectomy when combined with immediate reconstruction of the breast. Surg Gynecol Obstet 172:17-20, 1991.
10. Johnson CH, Van Heerden JA, Donohue JH, et al: Oncological aspects of immediate breast reconstruction following mastectomy for malignancy. Arch Surg 124:819-824, 1989.
11. Slavin SA, Love SM, Goldwyn RM: Recurrent breast cancer following immediate reconstruction with myocutaneous flaps. Plast Reconstr Surg 93:1191-1204, 1994.
12. Bartlett W. An anatomic substitute for the female breast. Ann Surg 1917 66:208-211.
13. Rice C. O., Strickler J. H. Adenomammectomy for benign breast lesions. Surg. Gynecol. Obstet. 1951 93: 759.
14. Freeman B. S. Subcutaneous mastectomy for benign breast lesions with immediate or delayed prosthetic replacement. Plast. Reconstr. Surg. 1962 30:676.
15. Freeman B. S. Technique of subcutaneous mastectomy with replacement: Immediate and delayed. Br. J. Plast. Surg. 1969 22:161.
16. Pennisi V. R., Capozzi A. The incidence of obscure carcinoma in subcutaneous mastectomy: Results of a national survey. Plast. Reconstr. Surg. 1975 56: 9.
17. Pennisi, V. R. Subcutaneous mastectomy and fibrocystic disease of the breast. Clin. Plast. Surg. 1976 3: 205.
18. Pennisi V. R., Capozzi A. Subcutaneous mastectomy: An interim report on 1244 patients. Ann. Plast. Surg. 1984 12: 340,.
19. Woods J. E. Subcutaneous mastectomy: Current state of the art. Ann. Plast. Surg. 1983 11: 541.
20. Thorek M. Plastic Surgery of the Breast and Abdominal Wall. Springfield, Ill.: Charles C. Thomas, 1942.
21. Maliniac J. W. Use of pedicle dermo-fat flap in mammaplasty. Plast. Reconstr. Surg. 1953 12: 110.
22. Bader K., Pellettiere E., Curtin J. W. Definitive surgical therapy for the "premalignant" or equivocal breast lesion. Plast. Reconstr. Surg. 1970 46:120.
23. Horton C. E., Carraway J. H. Total Mastectomy with Immediate Reconstruction for Premalignant Disease. In R. M. Goldwyn (Ed.), Plastic and Reconstructive Surgery of the Breast. Boston: Little, Brown, 1976. Pp. 459-464.
24. Goldman L.D., Goldwyn R.M. Some anatomical consideration of subcutaneous mastectomy. Plast. Reconstr. Surg. 1973 51:501.
25. Barton F., Jr.,English J.M., Kingsley W., Fietz M. Glandular excision in a total glandular mastectomy and modified radical mastectomy: a comparision. Plast. Reconstr. Surg. 1991, Vol. 88, No. 3, pp. 389-392.
26. Randall P., Dabb R., Loc N. "Apple coring" the nipple in subcutaneous mastectomy. Plast. Reconstr. Surg. 1979 64: 800.
27. Schnitt S., Goldwyn R., Slavin S. Mammary ducts in the areola: Implications for patients undergoing recontructive surgery of the breast. Plast. Reconstr. Surg. 1993 92: 1290.
28. Toth B.A., Glafkides M.C. Immediate breast reconstruction with deepithelialized TRAM flaps: Techniques for improving breast reconstruction. Plast. Reconstr. Surg. 85:967, 1990
29. Kroll SS, Ames F, Singletary SE, et al: The oncologic risks of skin preservation at mastectomy when combined with immediate reconstruction of the breast. Surg Gynecol Obstet 172:17-20, 1991.
30. Elliott, L.F., Eskenazi, L., Beagle P.H., Jr. et al. Immediate TRAM flap breast reconstruction: 128 consecutive cases. Plast. Reconstr. Surg. 92: 217, 1993.
31. Dinner, M.I., Sampliner, J., Artz, J.S., et al. Optimal cosmetic autogenous reconstruction with modified radical mastectomy. Surg. Gynecol. Obstet. 176:83 , 1993
32. Bensimon, R.H., Bergmeyer, J.M. Improved aesthetics in breast reconstruction: Modified mastectomy incision and immediate autologous tissue reconstruction. Ann. Plast. Surg. 34:229, 1995
33. Малыгин Е.Н., Малыгин С.Е. Новая методика выполнения первичной пластики молочной железы с использованием ректо-абдоминального лоскута при раке. Всероссийская конференция "Реконструктивно-восстановительная хирургия молочной железы" Москва сентябрь 1996. Материалы конференции стр.78-79
34. Carlson G.W., Bostwick J. Jr., Styblo T.M., Moore B., Bried J.T., Murray D.R., Wood W.C. Skin-sparing mastectomy. Oncologic and reconstructive considerations. Ann.Surg., 225:570-5 1997
35. Hidalgo D.A. Aesthetic refinement in breast reconstruction : complete skin-sparing mastectomy with autogenous tissue trnsfer. Plast. Reconstr. Surg. 102:63-70 1998
36. Kroll, S.S., Schusterman, M.A.., Tadjalli H.E., Singletary S.E., Ames F. Risk of recurrence after treatment of early cancer with skin-sparing mastectomy. Ann. Surg. Oncol. 4:193-7 1997
37. Newman L.A., Kuerer H.M., Hunt K.K. Kroll, S.S., Ames F., Ross M.I., Feig B.W., Singletary S.E. Presentation, treatment, and outcome of local recurrence after skin-sparing mastectomy and immediate breast reconstruction. Ann. Surg. Oncol. 5:620-6
38. Slavin S.A., Schnitt S.J., Duda R.B., Houlihan M.J., Koufman C.N., Morris D.J., Troyan S.L., Goldwyn R.M. Skin-sparing mastectomy and immediate reconstruction: oncologic risk and aesthetic results in patients with early-stage breast cancer. Plast. Reconstr. Surg. 102:49-62, 1998
АВТОРЫ:
Малыгин Евгений Никитич - д.м.н., профессор, заведующий хирургическим отделением восстановительного лечения Российского онкологического научного центра им.Н.Н.Блохина РАМН. 115478 Москва Каширское шоссе, 24 отделение восстановительного лечения ФГБУ «НМИЦ онкологии им. Н.Н. Блохина» Минздрава России тел. 324-90-44
Сидоров Сергей Васильевич - д.м.н., профессор, заведующий 3-м онкологическим отделением Муниципальной клинической больницы №1 г. Новосибирска, главный онколог УЗ Мэрии г. Новосибирска. 630047 Новосибирск ул. Залесского, 6 тел. (3832) 25-16-53 Муниципальная клиническая больница №1 г. Новосибирска.
Кондрашов Владимир Владимирович - врач-онколог отделения общей онкологии областной клинической больницы г. Тулы 300010 Тула ул.Вильямса д.38, кв. 83 тел. (0872) 487-069
Малыгин Сергей Евгеньевич - к.м.н., ассистент кафедры онкологии Российского Государственного медицинского университета. 115446 Москва ул. Академика Миллионщикова, д.18 кв.411 тел.324-63-53 e-mail dr.malygin@usa.net