СОВРЕМЕННАЯ СТРАТЕГИЯ ЛЕЧЕНИЯ МЕСТНО-РАСПРОСТРАНЕННОГО ПЛОСКОКЛЕТОЧНОГО РАКА СЛИЗИСТОЙ ОБОЛОЧКИ ПОЛОСТИ РТА И РОТОГЛОТКИ
В.Л. Любаев, А.И. Пачес, В.Ж Бржезовский, Т.Д. Таболиновская,
И.Н. Пустынский, С. Сомасундарам, Д.В. Гугунов, И.А. Гладилина
ФГБУ «НМИЦ онкологии им. Н.Н. Блохина» Минздрава России, Москва
К современной стратегии в лечении местно-распространенного рака слизистой оболочки полости рта и ротоглотки следует отнести научно-обоснованный дифференцированный подход к выбору тактики лечения с использованием консервативных (химиотерапевтического и лучевого) методов и адекватного объема оперативного вмешательства у конкретного больного.
С этой целью проведено изучение возможностей химиолучевого метода лечения с использованием цисплатина и 5-фторурацила, разработаны более радикальные комбинированные операции и показания к ним, а также функционально щадящим операциям и криодеструкции (рис. 1).
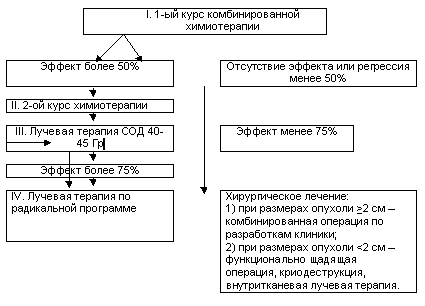
Рис.1.
Алгоритм выбора тактики лечения местно-распространенного рака слизистой оболочки полости рта и ротоглотки.
Лечение начинали с комбинированной неоадъювантной химиотерапии по схеме: цисплатин 100 мг/м2 в 1 день и 5-фторурацил 750-1000 мг/м2 с 1 по 5 дни в режиме непрерывной 100-часовой инфузии или ежедневных 6-часовых инфузий. Лечение проведено 181 больному. Выраженный эффект (уменьшение опухоли более 50%) после одного курса отмечен у 63% больных, после двух курсов - у 70%, причем полная регрессия наблюдалась у 26% из них. Последующая лучевая терапия проведена в режиме традиционного фракционирования: 10 Гр в неделю 139 больным. Непосредственное излечение получено у 69% больных. 2-летняя выживаемость составила 55%, 5-летняя - 43%.
Тактика лечения определяется эффективностью 1-ого курса комбинированной химиотерапии цисплатином (100 мг/м2 в 1 день) и 5-фторурацилом (750-1000 мг/м2 в 1-5 дни). При эффекте более 50% проводится 2-ой курс; при эффекте 2-го курса более 50% проводится лучевая терапия в СОД 40-45 Гр, при дальнейшем эффекте более 75% - лучевая терапия по радикальной программе. При отсутствии эффекта после 1-ого курса химиотерапии, а также при эффекте после 2-ого курса менее 50% и после 1-ого этапа лучевой терапии менее 75% показано хирургическое лечение. При размерах опухоли более 2 см выполнялись комбинированные операции по методикам, разработанным в клинике опухолей головы и шеи ФГБУ «НМИЦ онкологии им. Н.Н. Блохина» Минздрава России. При размерах опухоли менее 2 см в подвижной части языка и щеке произведены функционально щадящие операции либо криодеструкция.
К комбинированным операциям мы относим удаление двух и более анатомических частей с учетом особенностей распространения опухолей, анатомического строения мышечной системы различных областей полости рта. Необходимым условием выполнения этих операций является комбинированный доступ и удаление в одном блоке с первичным очагом содержимого подчелюстного и, при необходимости, подбородочного треугольников шеи.
По разработанным в клинике методикам выполнены более 300 операций при раке подвижной части, корня языка, дна полости рта, щеки, ретромолярной области, боковой стенки ротоглотки, альвеолярной части нижней челюсти. Замещение образовавшихся дефектов осуществлялось с помощью различных кожно-мышечных лоскутов, металлических конструкций.
Удаление поднижнечелюстного треугольника, первого регионального барьера для большинства локализаций рака в полости рта, в одном блоке с первичным очагом позволяет произвести ревизию глубоких лимфатических узлов и выполнить радикальную операцию на шее только при наличии метастазов.
При односторонних смещаемых метастазах благоприятное прогностическое значение имели их локализация и количество. Неблагоприятный исход связан с увеличением количества метастазов до 2 и более и распространением их в среднюю ярёмную группу. В связи с этим расширены показания для операции Крайла при наличии 2-3 и более метастатических узлов, самый низкий из которых располагается в средней ярёмной группе.
Так, при местно-распространенном раке подвижной части языка и боковых отделов дна полости рта в объем удаляемых тканей входит язык, часть корня его, а также мышцы дна полости рта с отсечением их на 1 см выше тела и рожков подъязычной кости и подбородочного отдела нижней челюсти (рис. 2).
При раке передних отделов дна полости рта в объем удаляемых тканей входят мышцы передней трети языка, а также образующие дно полости рта с отсечением их от тела подъязычной кости и обязательным удалением содержимого поднижнечелюстных треугольников шеи вместе с выводными протоками соответствующих слюнных желез. Доступ осуществляется без рассечения нижней губы и с помощью отсепаровки лоскута, состоящего из нижней губы и двух щек (рис. 3, 4, 5).
При раке корня языка удаляются вместе с ним 2/3 подвижной части языка, передняя небная дужка, при показаниях - небная миндалина и мышцы, составляющие язык и дно полости рта по тем же принципам, что и при раке подвижной части языка (рис. 6).
При раке передней небной дужки и ретромолярной области в объем удаляемых образований входят ткани ретромолярной области с крыловидными мышцами, передняя небная дужка, небная миндалина, половина мягкого неба, часть корня языка (рис. 7).
При раке щеки и альвеолярной части нижней челюсти удаляются ткани щеки с включением жевательной мышцы и при показаниях – фрагмента нижней челюсти. При раке альвеолярной части нижней челюсти удаляются фрагмент ее, прилежащие отделы дна полости рта и щеки.
Вопрос о целесообразности и объеме резекции нижней челюсти при всех операциях решается индивидуально.
Описанные варианты операций разработаны на основании изучения локализации и частоты рецидивов рака после различных типов операций, и все защищены авторскими свидетельствами.
Внедрение указанных операций в клинику позволило уменьшить число рецидивов первичной опухоли в 2-3 раза при раке подвижной части языка, дна полости рта и на 30-40% при раке слизистой оболочки щеки, альвеолярной части нижней челюсти, корня языка и других отделов ротоглотки.
К функционально щадящим следует относить операции, производимые в пределах одной или двух анатомических областей полости рта и не приводящих к функциональным и косметическим нарушениям, которые требовали бы дополнительных хирургических или ортопедических пособий.
Определены следующие показания к функционально щадящим операциям и криодеструкции при местно-распространенном раке слизистой оболочки полости рта:
Криодеструкция произведена более чем 120 больным, функционально щадящие операции - более 60 пациентов. 5-летняя выживаемость составила около 60%.
Таким образом, дифференцированный научно-обоснованный подход к выбору тактики лечения местно-распространенного рака слизистой оболочки полости рта и ротоглотки позволил улучшить 5-летние результаты лечения и достичь безрецидивного течения заболевания у 60% больных, в том числе с односторонними смещаемыми метастазами, соответствующими N 1 по Международной классификации распространенности опухолевого процесса.
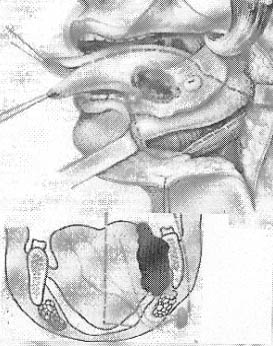
Рис. 2.
Схематическое изображение операции при местно-распространенном раке подвижной части языка и боковых отделов.
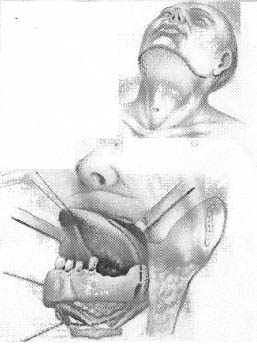
Рис. 3.
Схематическое изображение операции при раке передних отделов дна полости рта.
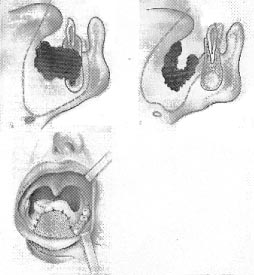 |
Рис. 4. Схематическое изображение операции при раке передних отделов дна полости рта (боковая проекция). |
| Рис. 5. Пластическое замещение дефекта тканей. |
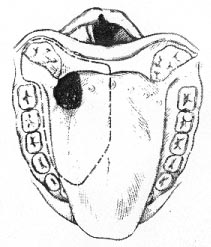
Рис. 6.
Схематическое изображение операции при раке корня языка.
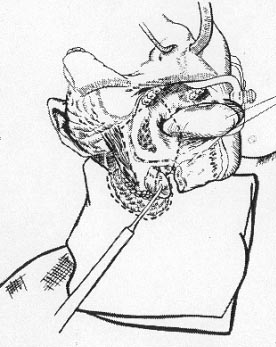
Рис. 7.
Схематическое изображение операции при раке передней небной и ретромолярной области.